第七节 共聚焦显微镜在角膜屈光手术中的应用
一、手术后角膜修复过程的观察
1.准分子激光角膜切削术 准分子激光角膜切削术(photorefractive keratectomy,PRK)的原理为应用准分子激光切削角膜中央前表面,即除去上皮层、前弹力层和浅基质层,使角膜前表面弯曲度减少,曲率半径增加,屈光力减低,焦点向后移至视网膜上,达到矫正近视的效果。
由于PRK去除了角膜前弹力层,易诱发角膜上皮增生、角膜组织修复反应、角膜雾样混浊(haze),从而影响了手术的预测性和稳定性。这种影响在低度近视表现不明显,但在中、高度近视则对手术的预测性和稳定性明显下降。
通过共聚焦显微镜,发现PRK术后早期出现基质细胞激活态,正常情况下可逐渐恢复静止状态。共聚焦显微镜还可观察术后角膜雾样混浊形成。角膜雾样混浊发生区域呈现大片高反光,无法分辨细胞形态;在角膜雾样混浊周边区域的角膜内大多表现为上皮、基质细胞激活态,甚至可见基质细胞核反光减弱、细胞质固缩、突起减少,呈现凋亡形态(图4-69)。

A.裂隙灯下可见PRK术后角膜雾样混浊形成
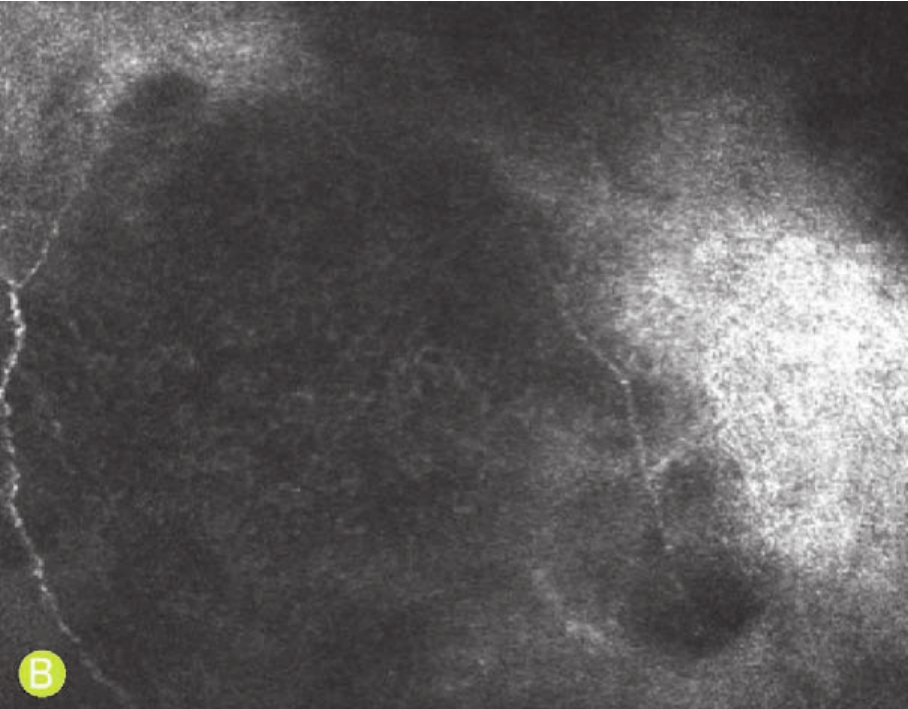
B.前弹力层层面上可见团块状高反光,高反光区域内无法分辨细胞结构,周围可见上皮细胞和上皮下神经丛

C.前弹力层层面上可见团块状高反光,高反光区域内无法分辨细胞结构,周围可见上皮细胞和上皮下神经丛

D.浅基质层内也可见团块状高反光,高反光区域内同样无法分辨细胞结构,周围可见基质细胞

E.浅基质层内也可见团块状高反光,高反光区域内同样无法分辨细胞结构,周围可见基质细胞
图4-69 PRK术后角膜雾样混浊在裂隙灯和共聚焦显微镜下的表现(X 800, HRT系列)
2.准分子激光原位角膜磨镶术 准分子激光原位角膜磨镶术(laser in situ keratomileusis,LASIK)是用自动显微板层成形系统掀开一个角膜瓣,在瓣下的角膜基质层上用准分子激光根据近视、远视和散光度数进行精确刻蚀,然后再将角膜瓣复位。由于LASIK保持了角膜正常解剖状态,因而手术效果的预测性和稳定性明显高于PRK,并且术后反应轻、用药少、回退小、恢复快、无角膜雾样混浊。但LASIK也可能产生瓣移位、上皮植入、弥漫性层间角膜炎(diffuse lamellar keratitis, DLK)等并发症。
在共聚焦显微镜下,患者术后早期可见大量呈激活态的基质细胞,上皮瓣下可见规则分布的中高反光亮点(可能为激光脉冲产生的微小囊泡,术后1个月内消失),切削界面有颗粒状、团块状或不规则形态高反光沉积物。随着术后随访时间的延长,以上表现逐渐消退,6个月后可见新生角膜神经生长(图4-70)。

A.裂隙灯下可见LASIK上皮瓣边缘
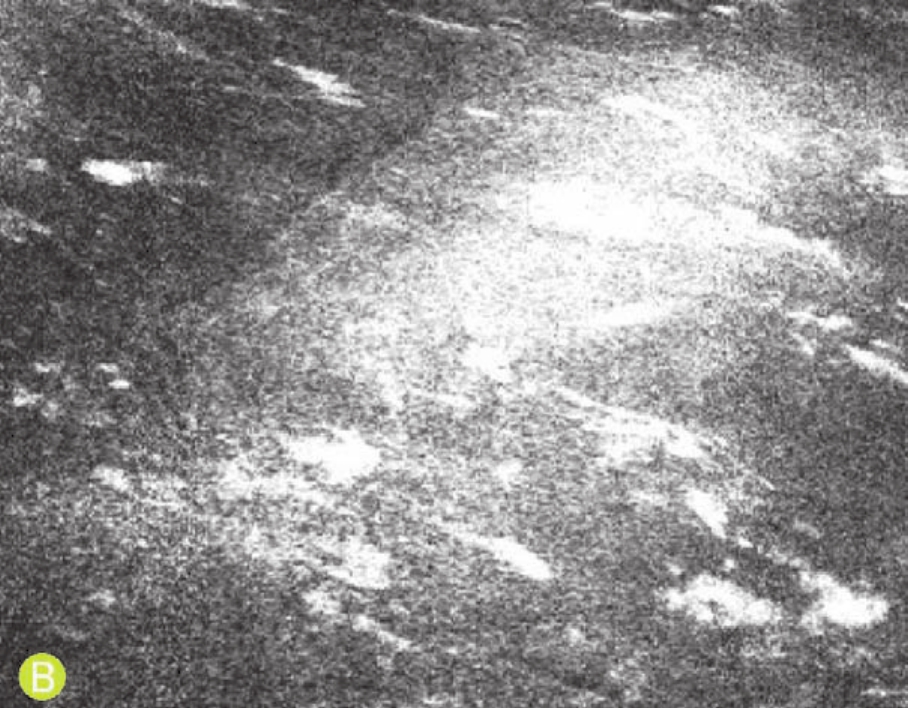
B.共聚焦显微镜下术后1周,切削界面可见团块状高反光沉积物
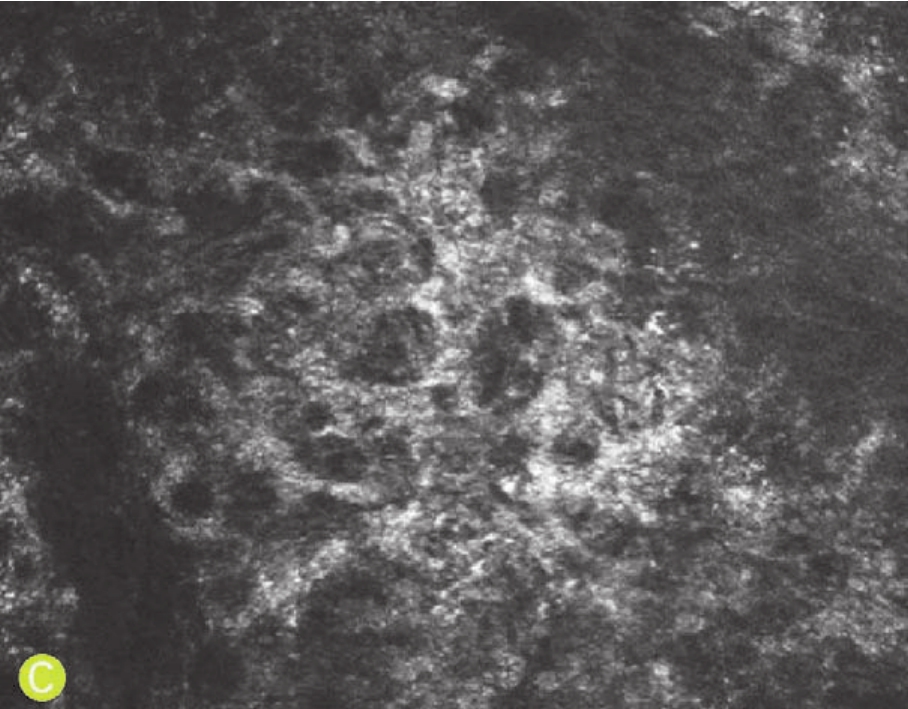
C.共聚焦显微镜下术后1周,切削界面下可见基质细胞质突起相互交联,细胞呈激活状态

D.共聚焦显微镜下术后2周,切削界面可见分布较规则的高反光亮点,可能为激光脉冲产生的微小囊泡。基质细胞见轻度激活形态

E.共聚焦显微镜下术后2周,切削界面团块状高反光沉积物减少,呈颗粒状
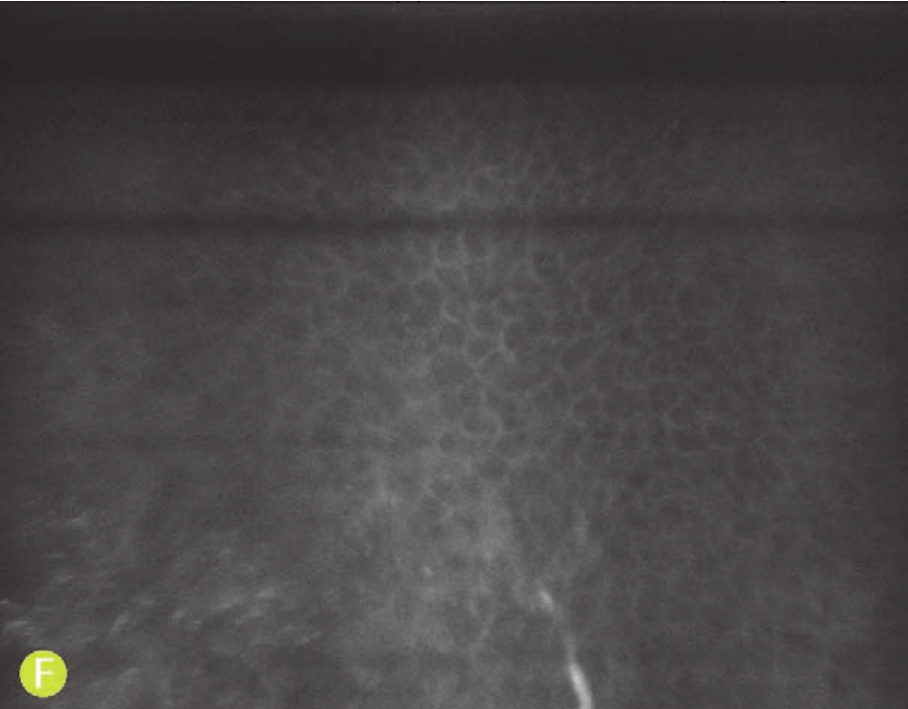
F.共聚焦显微镜下术后1个月,上皮生长良好
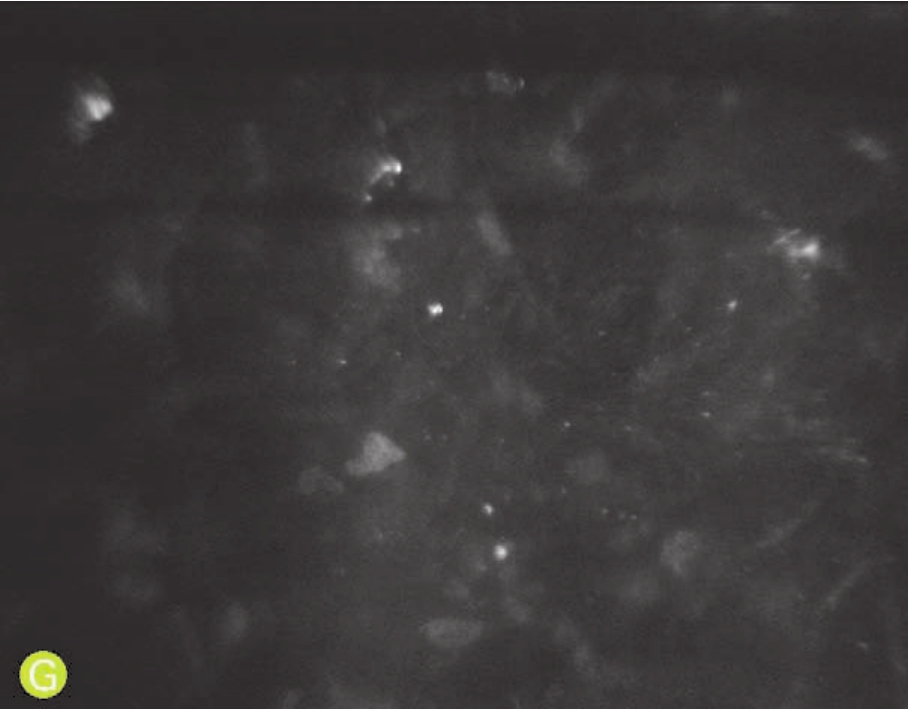
G.共聚焦显微镜下术后1个月,切削界面高反光沉积物继续减少,呈细小颗粒状

H.共聚焦显微镜下术后3个月,可见少量上皮下神经开始生长(箭头)
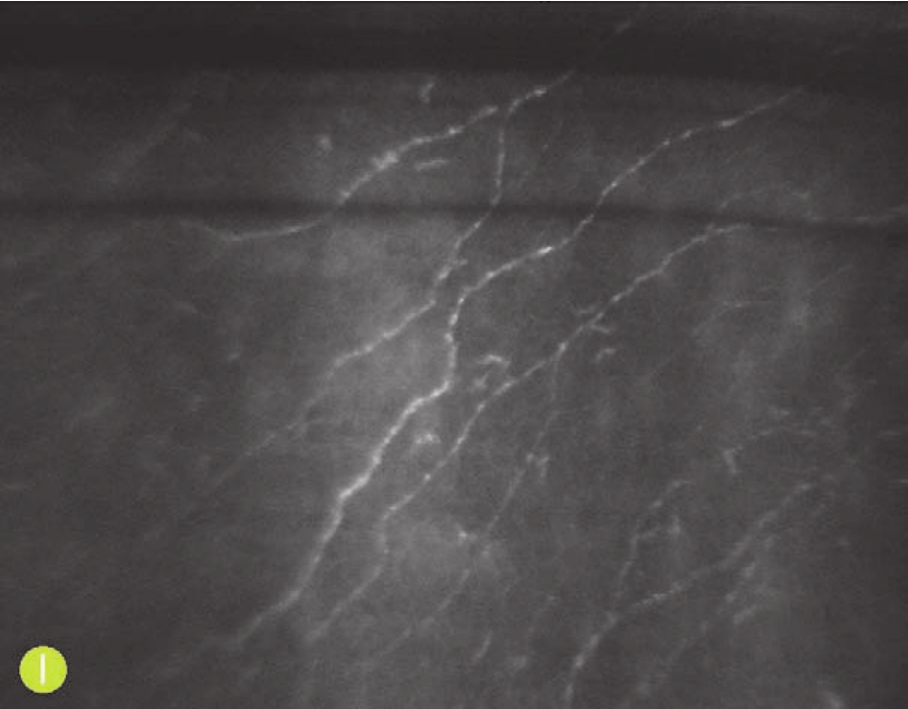
I.共聚焦显微镜下术后6个月,可见较规则的上皮下神经走行

J.共聚焦显微镜下术后6个月,可见基质中神经走行
图4-70 裂隙灯和共聚焦显微镜下LASIK术后的角膜变化(D~G、I、J为X 1 000,NIDEK CS系列;B、C、H为X 800,HRT系列)
二、术后并发症的诊断
由于LASIK保持了角膜正常解剖状态,因而预测性和稳定性明显提高,但仍存在术后并发症,有代表性的便是DLK和上皮内生。
1. DLK DLK是发生于LASIK术后早期角膜瓣下的一种少见并发症(图4-71)。目前认为DLK的发病原因比较复杂,确切发病机制不十分清楚。有人认为是一种典型的多形核白细胞炎性反应,是手术过程中抗原或毒素进入层间所引起的急性反应。临床表现为层间出现灰白色细小点状渗出物,多位于瓣周边部,严重者为瓣下广泛受累。这种炎症反应可于术后1天发生,至术后第5天达到高峰,以后逐渐消退。大多数自然缓解,部分恶化、瘢痕化后引起视力障碍。

图4-71 LASIK术后DLK患者的裂隙灯像
注:角膜瓣下出现弥漫性沙粒样混浊,可透见虹膜纹理
在共聚焦显微镜下,可见患者板层界面高反光颗粒状、不规则形状沉积物,伴大量高反光炎症细胞浸润。板层界面周围基质细胞核高反光,可见细胞质突起,呈现激活状态(图4-72)。

A.板层界面前可见基质细胞核高反光,细胞质突起,呈现激活状态

B.板层界面前可见基质细胞核高反光,细胞质突起,呈现激活状态

C.板层界面高反光颗粒状、不规则形状沉积物,伴高反光炎症细胞浸润

D.板层界面高反光颗粒状、不规则形状沉积物,伴高反光炎症细胞浸润

E.板层界面后基质细胞核高反光,细胞质突起,呈现激活状态

F.板层界面后基质细胞核高反光,细胞质突起,呈现激活状态
图4-72 共聚焦显微镜观察LASIK术后DLK表现
注:LASIK术后DLK,A、C、E为患者1图像,B、D、F为患者2图像,均为术后第3天(引自Vesaluoma MH,PetrollWM,Perez-santonja JJ,etal.Laserinsitukeratomileusisflapmargin:woundhealing andcomplicationsimagedbyinvivoconfocalmicroscopy.AmJ Ophthalmol,2000,130:564~573)
2.上皮内生 发生率约为2%,多于术后数周内发生。多见于角膜瓣复位欠佳患者。周围角膜上皮有可能从瓣边缘的缝隙中侵入,导致上皮内生。可见角膜边缘层间出现小巢穴细胞团或一片半透明的物质,伴有角膜瓣边缘浸润,但多为自限性;部分细胞团自瓣的周边向中心放射状生长,且生长迅速,侵及视区,影响视力,并发生散光;位于角膜上皮与植入上皮间的基质易坏死而溶解(图4-73)。
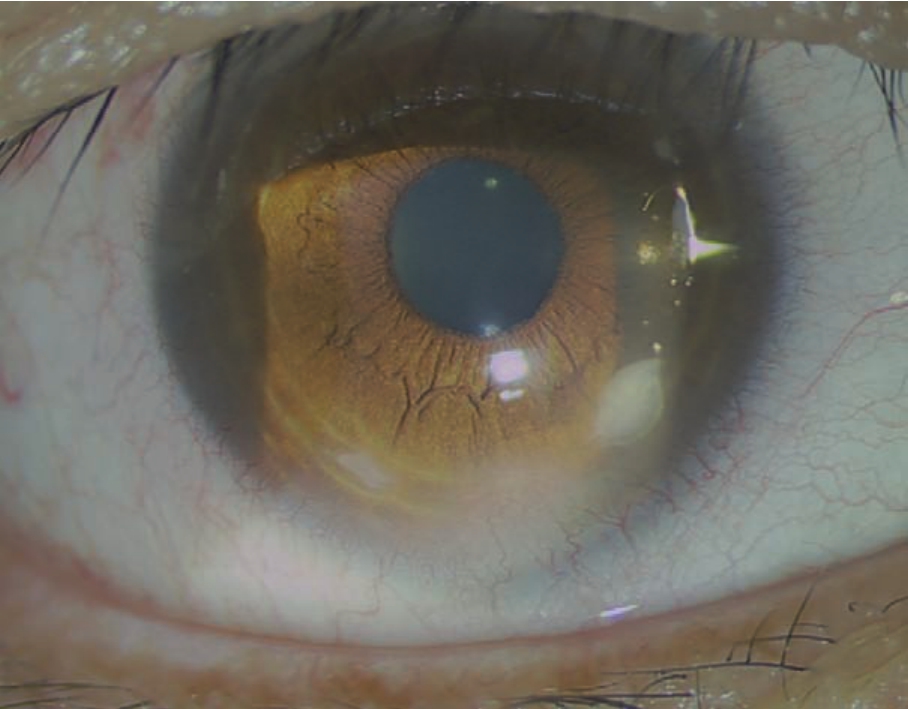
图4-73 LASIK术后上皮内生患者的裂隙灯像
注:角膜瓣边缘见界限清楚、边界不规则的灰白色混浊
共聚焦显微镜下,可见患者上皮细胞呈激活状态,成团或条索状向下侵入基质生长(图4-74)。
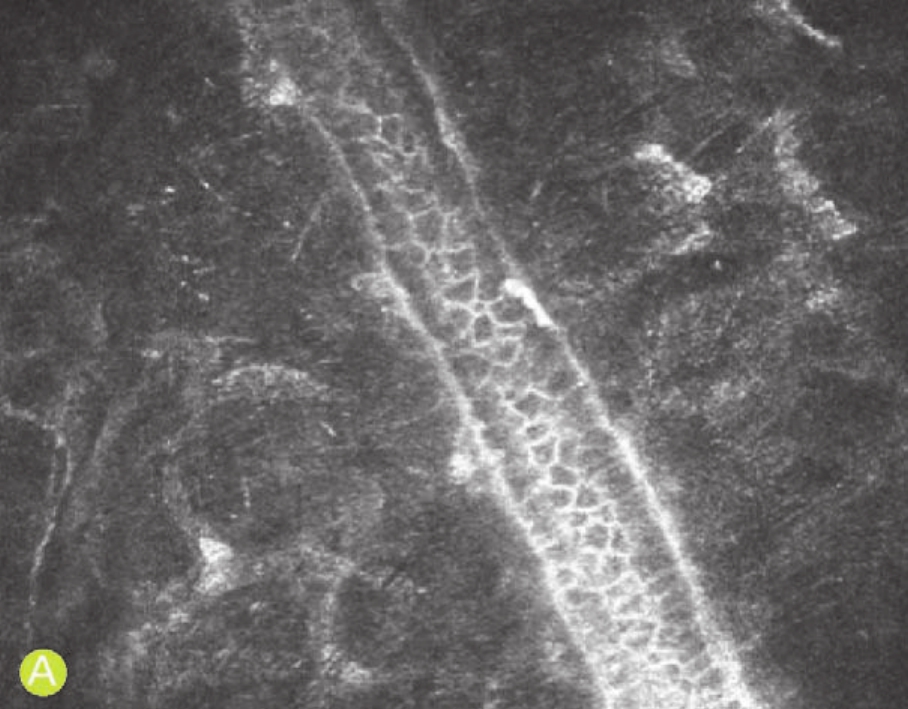
A.在角膜瓣与瓣下的角膜基质床之间可见条带状角膜上皮细胞,有3~4层细胞
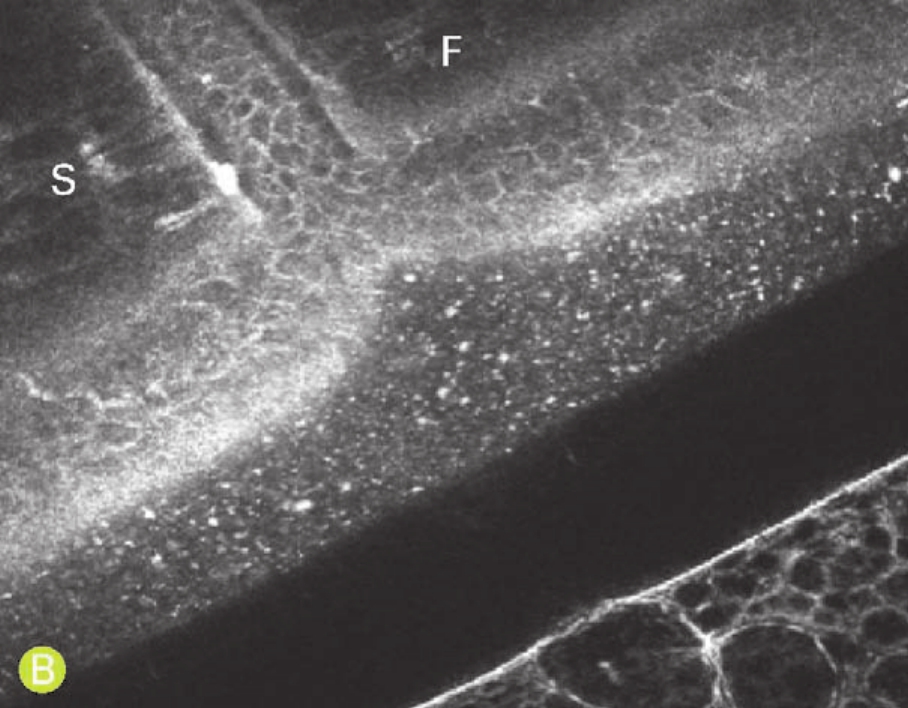
B.在角膜瓣边缘处可见上皮细胞从瓣下侵入角膜植片(F)与植床(S)层间,形成条带样结构
图4-74 共聚焦显微镜观察LASIK术后上皮内生(二)(X 1 000,NIDEK CS系列)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















