一、划 痕 法
划痕法是在无菌操作下,用针头将表皮划破,使微量药液注入皮内的方法。用于预防接种或做药物过敏试验。
【准备】
护理人员洗手,戴口罩,了解病人用药史及有无过敏史。准备注射盘、1ml注射器、7号针头以及所需药液。做药物过敏试验或是预防接种,均需准备急救药物及用品。
【实施】
1.准备 备齐用物,向病人解释,解除其不安情绪。
2.选择部位 选择注射部位,如果是药物过敏试验,在前臂掌侧下1/3处注射;预防接种在上臂三角肌外侧。
3.消毒皮肤 用75%的乙醇消毒局部皮肤,待干。注意忌用碘酊消毒皮肤,以免药物过敏试验的结果与碘过敏相混淆,或者因脱碘不彻底而影响对局部反应的观察。
4.方法 在消毒皮肤的局部滴2~3滴药液,左手绷紧皮肤,右手持针头在皮肤表面上轻轻划“井”或“二”字样,划痕长度约0.5cm,以划破皮肤而不出血为宜。暴露局部,使药液渗入皮内。
5.指导 指导病人保持划痕滴药局部清洁干燥,不可用手抓挠。
6.判断结果 如为药物过敏试验,应于20min后判断结果,局部红肿、直径大于1cm、有皮疹者为阳性。如为预防接种,一般于接种后1d内,局部可出现小范围的红肿,轻微的痛痒感,或伴有轻度的发热及全身不适,可不必特殊处理。但如有异常表现,要及时检查和处理。
二、皮内注射法
皮内注射是将少量药液或生物制品注射于表皮与真皮之间的方法。
【目的】
用于进行药物过敏试验,以观察有无变态反应、预防接种以及局部麻醉的起始步骤。
【用物】
注射盘、注射器及4~5号针头,根据医嘱准备药物和注射卡。
【注射部位】
1.皮肤过敏试验 常选用前臂掌侧下段,该处皮肤较薄,易于注射,且皮肤颜色较浅,易于观察局部反应。
2.预防接种 常选用三角肌下缘处。
3.局部麻醉 在需要实施局部麻醉处。
【实施】
1.准备
(1)操作者洗手、戴口罩,按医嘱备好药液。
(2)携用物至病人床旁,核对,并解释操作目的及方法。
(3)如做皮肤试验应详细询问用药史、过敏史、家族史,如无此药过敏史者方可做皮肤过敏试验。
2.消毒皮肤 选择注射部位,用75%乙醇棉签消毒皮肤。
3.注射
(1)再次核对,示指固定针栓排尽注射器内气体。
(2)左手绷紧注射部位皮肤,右手持注射器,以示指固定针栓,针尖斜面向上,与皮肤呈5°刺入皮内。
(3)待针尖斜面全部刺入皮内后,放平注射器,用左手拇指固定针栓,右手推注药液0.1ml,使局部形成一圆形隆起的皮丘,皮肤变白,毛孔变大(图6-7)。
(4)注射毕,迅速拔出针头,切勿按揉。再次核对。
(5)如系皮肤过敏试验,则15~20min后观察局部反应并记录结果。如需做对照试验,可在另一臂相同部位,注射0.1ml生理盐水,15~20min后对照观察反应。
【注意事项】
1.严格执行查对制度和无菌操作规程。
2.忌用碘酊消毒皮肤,以免影响局部反应的观察。
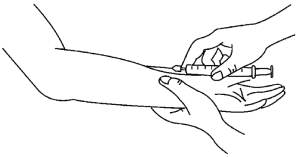
图6-7 皮内注射
3.进针勿过深,注入药量要准确。
4.拔针后忌按压,以免影响试验结果。
5.如系皮肤过敏试验,注射后告诉病人不可用手按揉局部且暂勿离开,如有不适立即告知医务人员。
6.在为病人做过敏试验前,要备好急救药品,以防发生意外。将过敏试验结果告知患者或家属,如为阳性,不可再用该种药物,并记录在病历上,阳性用红笔标记“+”,阴性用蓝笔或黑笔标记“-”。
三、皮下注射法
皮下注射法是将少量药液注入皮下组织的方法(图6-8)。
【目的】
用于不能或不宜口服给药,而需迅速发生药效时;预防接种,如各种菌苗、疫苗的预防接种;局部麻醉用药。
【用物】
注射盘、2ml注射器,5~6号针头,根据医嘱备药液、弯盘。
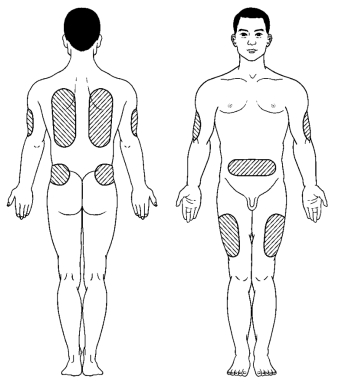
图6-8 皮下注射部位
【注射部位】
常采用上臂三角肌下缘,亦可选择大腿前侧、外侧或两侧腹壁。
【实施】
1.准备 操作者洗手、戴口罩。携用物至病人床旁,核对,并解释操作目的及方法。
2.消毒皮肤 选择注射部位,用0.75%碘酊消毒皮肤,待干。
3.注射
(1)再次核对,并排尽注射器内气体。
(2)左手绷紧注射部位皮肤,右手持注射器,示指固定针栓,针头斜面向上,与皮肤呈30°~40°,迅速刺入皮下,深度为针梗的1/2~2/3(过瘦者可捏起注射部位皮肤,同时减小注射角度)。
(3)松开左手,固定针栓,抽吸无回血即可缓慢推注药液(图6-9)。
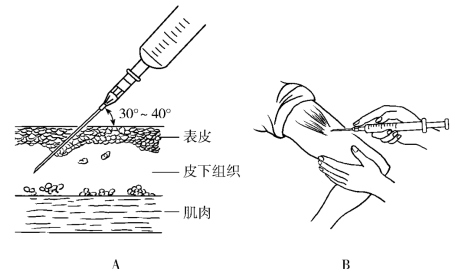
图6-9 皮下注射法
A.进针角度;B.注射方法
(4)注射毕,用无菌干棉签轻按针刺处,快速拔针后按压片刻。
4.整理 再次核对后清理用物,观察患者的反应。
【注意事项】
1.严格执行查对制度和无菌操作规程。在注射前应详细询问患者的用药史。
2.对组织刺激性强的药物一般不做皮下注射。
3.需长期注射者要有计划地经常更换注射部位,以使药物充分吸收。
4.对于消瘦者,可捏起局部组织,适当减少穿刺角度,针头刺入角度不宜超过45°,以免刺入肌层。
5.注射少于1ml的药液时,须用1ml注射器抽吸药液,以保证注入的药物剂量准确无误。
四、肌内注射法
肌内注射法是将一定量药液注入肌肉组织的方法。
【目的】
肌内注入药物适用于需在一定时间内产生药效,而不能或不宜口服的药物;不宜或不能做静脉注射,要求比皮下注射更迅速发生疗效时采用;注射刺激性较强或药量较大的药物。
【用物】
注射盘,2~5ml注射器,6~7号针头,根据医嘱准备药物和注射卡、弯盘。
【部位与体位】
1.部位 一般选择肌肉较厚、远离大血管、神经干,且表浅易暴露的部位均可用于肌内注射。常用的注射部位有臀大肌,其次是臀中肌、臀小肌、上臂三角肌和股外侧肌等。
2.常用肌内注射的定位方法
(1)臀大肌注射定位法:臀大肌是臀肌中最大且表浅的肌肉,近似四方形,几乎占据整个臀部,起于髂骨、骶骨、骶结节韧带的背面,肌纤维向外下止于髂胫束和股骨臀肌粗隆。臀大肌厚1~3cm,是肌内注射最常选的肌肉,但小儿此肌不发达,较薄,故2岁以下婴幼儿不宜选用臀大肌,以免刺损伤坐骨神经。坐骨神经起自骶丛神经,自梨状肌下孔出骨盆至臀部,在臀大肌深部,约在坐骨结节与大转子之间中点处下降至股部(体表投影:自大转子尖至坐骨结节中点向下至腘窝)(图6-10)。其定位方法有两种。
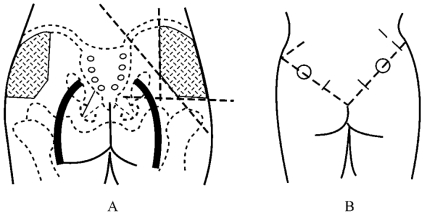
图6-10 臀大肌注射定位法
A.十字法;B.连线法
①十字法:从臀裂顶点向左侧或右侧画一水平线,再从髂嵴最高点(脊柱旁开8~9cm处)向下作一垂直平分线,将臀部分为四个象限,选其外上象限并避开内角(从髂后上棘至大转子连线),即为注射区。
②连线法:髂前上棘与尾骨连线的外上1/3处为注射部位。
(2)臀中肌、臀小肌注射定位法:臀中肌、臀小肌位于臀部外上方,呈扇形,前上部位于皮下,后下部被臀大肌覆盖,前方为阔筋膜张肌,后方为梨状肌。肌纤维起于髂嵴背面,止于股骨大转子。臀小肌位于臀中肌深面,其形态、起止、功能及血管神经分布都与臀中肌相同,故可将此肌视为臀中肌的一部分。臀中肌与臀小肌总厚度约为2.5cm。臀中肌、臀小肌注射部位的选择应注意避开穿出梨状肌上孔的血管神经,一般选择髂前上棘后区较为安全(图6-11)。其定位有两种方法。
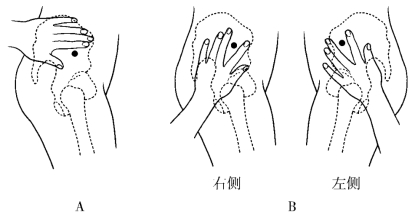
图6-11 臀中肌、臀小肌注射定位法
①髂前上棘后三角区:将示指尖和中指尖分别置于髂前上棘(右侧用左手,左侧用右手)和髂嵴下缘处,这样髂嵴、示指和中指所构成的三角区便为注射区。
②髂前上棘外侧三横指处(小儿以自己手指宽度为标准)为注射区。
(3)上臂三角肌注射定位:三角肌呈三角形,底朝上,起自锁骨外侧1/3、肩峰、肩胛冈,尖向下,止于肱骨三角肌粗隆。从前、外、后三方包绕肩关节,整块肌肉位于肩部皮下。三角肌虽宽阔,但厚度有限,邻近肩关节,且前、后部深面有大血管、神经走行,故只用于因各种原因无法做臀肌、股外侧肌注射的病人。在上臂外侧,肩峰下2~3横指处,此肌肉较臀部薄,只能做小剂量注射(图6-12)。
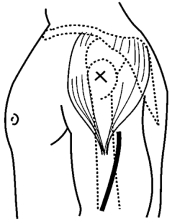
图6-12 上臂三角肌注射定位法
(4)股外侧肌注射定位:股外侧肌是股四头肌四头中最宽厚者,位于大腿的外侧及后部,其内侧为股直肌和股中间肌。股外侧肌起于股骨大转子根部及股骨粗隆外侧唇等处,向下移行于股四头肌腱,止于髌骨上缘、膝关节囊等处,覆盖股骨后面大部及外侧面。注射区为大腿中段外侧,膝关节上10cm与髋关节下10cm处,宽约7.5cm的范围内。该区内无大血管及神经分支(图6-13)。
3.体位 可取卧位或坐位。
(1)卧位:臀部肌内注射时,为使局部肌肉放松,减轻疼痛与不适,可采用以下姿势。
①侧卧位:上腿自然伸直,下腿稍弯曲。
②俯卧位:头偏向一侧,两足尖相对,足跟分开。
③仰卧位:常用于危重病人及不能翻身的病人,采用臀中肌、臀小肌注射法较为方便。嘱病人自然躺平,肌肉放松。
(2)坐位:为门诊病人接受注射时常用体位。可供上臂三角肌或臀部肌内注射。如为后者,坐位要稍高一些,以方便操作。
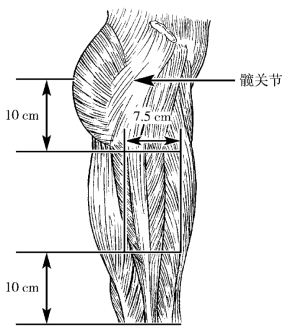
图6-13 股外侧肌注射定位法
【实施】
1.准备
(1)操作者洗手、戴口罩,按医嘱备好药液。
(2)携用物至病人床旁,核对,并解释操作目的及方法。
2.消毒皮肤 协助病人取合适的体位,暴露注射部位,用0.75%碘酊消毒皮肤,待干。
3.注射
(1)再次核对,并排尽注射器内气体。
(2)以左手拇指、示指绷紧注射部位皮肤,右手以执笔式持注射器,中指固定针栓,用前臂带动腕部的力量,将针头与注射部位呈90°,迅速刺入肌肉内,深度约为针梗的2/3(2.5~3cm,对消瘦者及小儿刺入的深度略减),切勿将针头全部刺入。
(3)松开左手,抽动活塞柄,见无回血固定针栓,以均匀的速度缓慢推注药液,同时注意观察病人的表情及反应。推注油剂药应持牢针栓,以防用力过大,针头与针筒脱开。混悬液进针前要摇匀药液,进针后要持牢针栓,快速推药,以免药物沉淀造成堵塞,或用力过猛使药液外溢。
(4)注射毕,用无菌干棉签轻按针刺处,快速拔针后按压片刻(图6-14)。
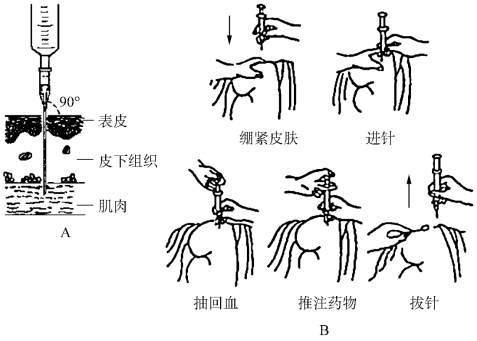
图6-14 肌内注射法
A.进针角度;B.注射方法
(5)再次核对后协助病人穿好衣裤,取舒适体位。
4.整理病床单位,清理用物。
【注意事项】
1.严格执行查对制度和无菌操作原则。
2.需要两种药物同时注射时,应注意配伍禁忌。
3.2岁以下婴幼儿不宜选用臀大肌注射,因其臀大肌尚未发育好,注射时有损伤坐骨神经的危险,最好选择臀中肌和臀小肌注射。
4.肌肉紧张时易发生断针。预防断针的方法是在肌肉松弛的情况下进针,垂直、快速刺入,针梗的1/3应保留在体外。对小儿或躁动病人,注射时应予适当约束。一旦出现断针,如留有一段针梗于体外,即用一手固定局部皮肤和肌肉以防断针移位,并尽快用血管钳夹紧外露端拔出断端。如断端完全埋于皮肤内,护士则应保持镇定,安慰病人,并立即请外科医生诊治。
5.长期多次注射易引起局部硬结,故对长期肌内注射者,要有计划地更换注射部位。若出现硬结,可采用热敷、理疗或外敷活血化瘀的中药如蒲公英、金黄散等处理。
五、静脉注射与静脉血标本采集法
【目的】
1.静脉注射 药物不宜口服、皮下或肌内注射,且需迅速发生药效,或在抢救急重症时,可采用静脉注射法;药物浓度高,刺激性大,药量多时,宜用静脉注射,因药物进入血流后可迅速被稀释而减轻刺激;作诊断性检查时,需由静脉注入药物,如肝、肾、胆囊等X线摄片前。
2.静脉血标本的采集
(1)全血标本:测定血沉及血液中某些物质如血糖、尿素氮、肌酐、肌酸、血氨的含量。
(2)血清标本:测定肝功、血清酶、脂类、电解质等。
(3)血培养标本:培养检测血液中的致病菌。
【用物】
1.同一般注射前准备,另备止血带,小垫枕,7~8号针头(或同型号的头皮针),注射本,根据医嘱准备注射药物。
2.采集静脉血标本时另备:标本容器(干燥试管、三角烧瓶或密封瓶)、酒精灯、火柴。
【注射部位】
1.四肢浅静脉 上肢常用肘部浅静脉(贵要静脉、肘正中静脉、头静脉)及腕部、手背静脉;下肢常用大隐静脉、小隐静脉及足背静脉(图6-15)。
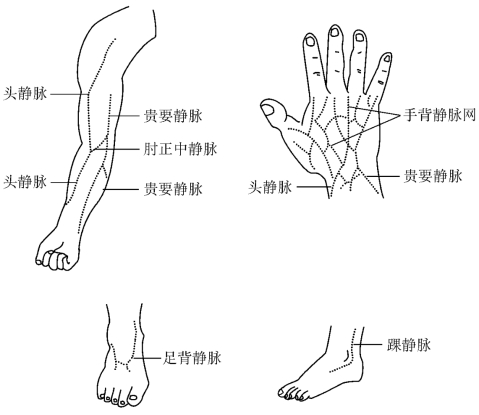
图6-15 四肢浅静脉注射部位
2.小儿头皮静脉 小儿头皮静脉极为丰富,分支甚多,互相沟通,交错成网且浅表易见,易于固定,便于患儿肢体活动。故患儿静脉注射多采用头皮静脉。临床常用的有:额静脉、颞浅静脉、眶上静脉、耳后静脉和枕静脉。使用时,需注意与头皮动脉相鉴别(图6-16)。
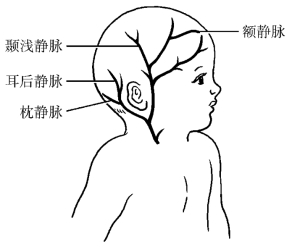
图6-16 小儿头皮静脉分布
3.股静脉 股静脉位于股三角区,在股神经和股动脉的内侧。其定位方法:髂前上棘和耻骨结节连线中点相交处为股动脉,股静脉在股动脉内侧0.5cm处。股静脉注射适用于抢救病人时作紧急穿刺,注入药物或置管加压输血、输液(图6-17)。
【实施】
1.四肢静脉注射
(1)准备:严格执行查对制度和无菌操作原则。操作者洗手、戴口罩,按医嘱备好药液。携用物至病人床旁,核对,并解释操作目的及方法。
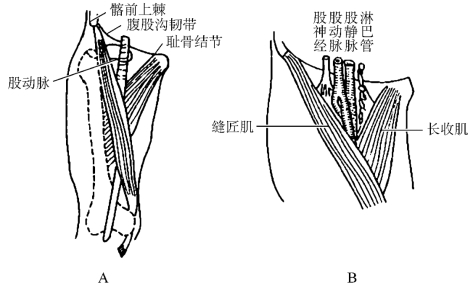
图6-17 股静脉解剖
(2)选择静脉:选择粗直、弹性好,易于固定的静脉,避开关节和静脉瓣,以手指探明静脉方向及深浅。对需长期注射者,应有计划地由小到大,由远心端到近心端选择静脉。在注射部位肢体下垫一小枕。
(3)消毒:用0.75%碘酊消毒皮肤,于穿刺部位上方(近心端)约6cm处系紧止血带(止血带末端向上),再用0.75%碘酊消毒局部皮肤,嘱病人握拳,使静脉充盈。
(4)排气:再次核对,并排尽注射器内气体。
(5)穿刺:以左手拇指绷紧静脉下端皮肤,使静脉固定,右手持注射器,使针头与皮肤呈20°,针尖斜面向上,由静脉上方或旁侧刺入皮下,再沿静脉方向潜行刺入。穿刺时应沉着,切记乱刺,一旦出现局部血肿,立即拔出针头,按压局部,另选其他静脉重新穿刺。如见回血,再顺静脉进针少许(图6-18)。
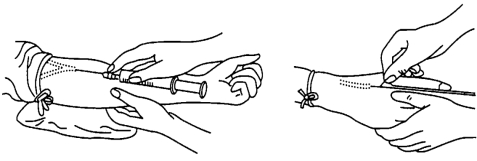
图6-18 静脉注射进针法
(6)固定:松开止血带,嘱病人松拳,一手固定针栓及注射器,另一手缓缓注入药液(图6-19)。
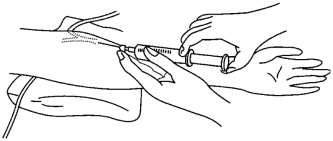
图6-19 静脉注射推药法
(7)注入药液:若药量较多,在注射过程中应试抽回血,如病人有疼痛或局部隆起,试抽无回血,表明针头已脱出静脉,应拔出,更换注射部位及针头,重新注射。如注射对组织有强烈刺激性的药物,应另备抽有生理盐水的注射器和头皮针,注射穿刺成功后,先注入少量生理盐水,证实针头确在静脉内,再换上抽有药液的注射器进行推注,以免药液外溢而致组织坏死。
(8)观察:在注射过程中,应根据患者年龄、病情及药物性质,掌握注药速度,并随时听取患者主诉,观察局部情况及病情变化。
(9)拔针:注射毕,以无菌干棉签轻按针眼上方,迅速拔针,用棉签按压穿刺点片刻或使病人屈肘。再次核对后协助病人取舒适体位。
2.小儿头皮静脉注射
(1)准备:用物同四肢静脉注射。患儿取仰卧位或侧卧位,选择合适血管,必要时剃去注射部位毛发。
(2)消毒皮肤:婴幼儿皮肤细嫩,用75%的乙醇消毒即可。
(3)注射:
①核对,排尽空气。由助手固定患儿头部,操作者左手拇指和示指固定静脉两端,右手持头皮针小翼,沿静脉向心方向平行刺入,见回血后用胶布固定即可;②在注射观察中应注意约束患儿,防止其抓、拽注射局部;③注射毕,以无菌干棉签轻按针眼上方,迅速拔针,用棉签按压穿刺点片刻。再次核对后协助病人取舒适体位。
3.股静脉注射
(1)准备:用物同四肢静脉注射。
①协助患者取仰卧位,下肢伸直略外展外旋,臀下垫沙袋或枕头,以充分暴露注射局部;②如为小儿注射,需用尿布覆盖会阴,以防其排尿污染穿刺部位。
(2)消毒皮肤:用2%碘酊和75%乙醇消毒局部皮肤,并消毒操作者左手示指和中指。
(3)注射:①核对,排尽空气,用左手示指于腹股沟扪及股动脉搏动最明显部位并固定,右手持注射器,针头于皮肤成90°或45°,在股动脉内侧0.5cm处刺入,抽动活塞见有暗红色回血,提示针头已进入股静脉,如抽出血液为鲜红色,提示针头进入股动脉,应立即拔出针头,用无菌纱布紧压穿刺处5~10min,直至无出血为止;②固定针头,注入药物;③注射毕,拔出针头。局部用无菌纱布加压止血3~5min,确认无出血,然后用胶布固定;④再次核对。
(4)整理:协助病人取舒适体位。
4.静脉血标本采集法
根据不同的检验目的选择标本容器并计算所需采血量,一般血培养取血5ml,对亚急性细菌性心内膜炎患者,为提高培养阳性率,采血10~15ml。选择合适容器并在容器外面贴上标签,注明姓名、检验目的及检验日期。操作方法如下。
(1)核对患者,选择合适静脉,用2%碘酊和75%乙醇消毒。
(2)按静脉注射法刺入静脉,见回血后抽动活塞抽取血液至所需量。
(3)抽血毕,松止血带,嘱患者松拳,拔出针头,按压局部,将血液注入标本容器。
(4)同时抽取不同种类的血标本时,应先将血液注入血培养瓶,然后注入抗凝管,最后注入干燥管。标本应在使用抗凝素前采集,如已使用应在检验单上注明。
①血培养标本:注入密封瓶时,先除去铝盖中心部,用2%碘酊和75%乙醇消毒瓶盖,更换针后将血注入瓶内,轻轻摇匀。注入三角瓶时,先松开瓶口纱布,取出瓶塞,迅速在酒精灯火焰上消毒瓶口,取下针头,将血液注入瓶内,轻轻摇匀,再将瓶口、瓶塞消毒后塞好,扎紧封瓶纱布。②全血标本:取下针头,将血液沿管壁缓慢注入盛有抗凝剂的试管内,勿将泡沫注入,轻轻摇动,使血液与抗凝剂充分混匀,防止血液凝固。③血清标本:取下针头,将血液沿管壁缓慢注入干燥试管内,避免振荡,以免红细胞破裂而造成溶血。
(5)操作后,协助病人取合适卧位,清理用物,将标本连同化验单及时送检,以免影响检验结果。特殊标本注明采集时间。
【不同病人的静脉穿刺要点】
1.肥胖病人 肥胖病人皮下脂肪多,静脉位置较深,有时候在皮肤表面较难辨认,但其静脉较固定,可先扎上止血带,找到合适的静脉,摸清其走向后放松止血带;用2%碘酊和75%乙醇消毒皮肤后扎上止血带,并消毒左手示指指头,用该指摸准静脉位置,右手持注射器,稍加大进针角度(为30°~40°),顺静脉走向从血管的正面刺入。
2.消瘦病人 消瘦病人皮下脂肪少,静脉易滑动但较明显,穿刺时须固定静脉的上下端,正面或侧面刺入。
3.水肿病人 水肿病人静脉不明显,可按肢体浅静脉的解剖位置,用手指压迫局部,以暂时驱散皮下组织间液,显露静脉后尽快消毒皮肤,扎上止血带进行穿刺。
4.脱水病人 脱水病人因静脉萎陷致使穿刺困难。可在扎止血带后,从穿刺部位远心端向近心端方向反复推揉,待血管充盈后再穿刺。
5.老年病人 老年病人皮肤松弛、脂肪较少,静脉易滑动且脆性增强,针头不易刺入或易穿破血管对侧。注射时,可先以左手示指和拇指分别置于穿刺段静脉上下端,固定静脉后直接刺入皮下及血管。但注意穿刺时用力勿过猛。
【失败原因】
见图6-20。
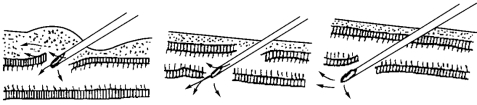
图6-20 静脉注射失败的常见原因
1.刺入过浅,或因静脉滑动,针头未刺入血管内,抽吸未见回血。
2.刺入过深,针尖穿透对侧血管壁,抽吸不见回血。
3.针头未完全进入血管内,针尖斜面部分在血管外,穿刺后可见回血,但推注药液局部即隆起(药液溢至皮下)并有痛感。
4.针尖已刺破对侧血管壁,斜面部分在血管内,部分在血管外,可抽吸到回血,但推药时药液注入深部组织,病人有痛感,但局部不一定隆起。
5.针头进入皮下后,未能“一针见血”,反复沿静脉穿刺,擦伤血管壁,致使注入的药液外溢,局部肿胀疼痛。
【注意事项】
1.严格执行查对制度和无菌操作规程。
2.应选粗直、弹性好、不易滑动且易固定的静脉,并避开关节及静脉瓣。
3.需长期静脉给药者,为了保护静脉,应有次序地先下后上、由远心端到到近心端选择血管。
4.根据病情及药物性质,掌握注入药物的速度,并随时听取病人的主诉,观察注射局部以及病情变化。
5.对组织有强烈刺激性的药物,应另备盛有生理盐水的10ml注射器和头皮针,先行静脉穿刺,证实针头确在血管内后注入少量生理盐水取下注射器,接上盛有药物的注射器进行注射,以防药液外溢于组织内而发生坏死。
6.严禁在输液、输血的针头处抽取血标本,最好在对侧肢体采集。
7.血培养标本应注入无菌容器内,不可混入消毒剂、防腐剂及药物,以免影响检验结果。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















