(一)胆囊癌术后概述
胆囊癌是胆囊最常见的恶性肿瘤,发生于胆囊底部占60%、体部占30%、颈管部占10%。其组织学类型以腺癌多见,占90%以上,其次为鳞癌等。发病率女性高于男性,以老年患者居多,发病率近年来有逐渐增多的趋势,其恶性程度高,早期确诊不易,发现时多为中晚期,主要原因为:①目前尚无特异性的血清生化诊断指标,其诊断仍主要靠影像学检查;②胆囊癌患者往往有胆囊结石,易因发现了结石而忽视早期胆囊癌的诊断。绝大多数确诊患者已属胆囊癌晚期,失去了手术根治的机会,故其预后很差,近40年来在治疗上无任何重大进展,手术切除后的5年生存率较低,仍滞留在2%~3%的低水平。
(二)胆囊癌术后复发转移的影像表现
目前手术仍然是胆囊癌的首选治疗方法。因为胆囊癌的预后和胆囊癌的TNM分期关系密切,手术方式的选择主要根据肿瘤的浸润深度(T)和淋巴结转移(N)情况,特别要注意是否侵犯浆肌层,这对手术方式的选择有重要意义。胆囊癌术后复发及转移的常见影像表现如下。
1.术区局部复发和(或)侵犯肝 主要表现有:肿块位于胆囊床或肝门部肝总管;肿块累及一侧及Ⅰ级以上的肝管;肿块浸润或转移至Ⅳ、Ⅴ段肝门部组织;肝门部肝胆管旁肿块(图2-28,图2-29)。
2.淋巴转移 是胆囊癌术后重要的转移方式,转移淋巴结主要分布在门腔间隙-胰后区、腹腔动脉干及其分支周围、肠系膜上动脉周围及肠系膜根部、腹主动脉周围,其中门腔间隙-胰后组发生率最高。之所以如此,是因为该途径是胆囊淋巴引流最主要的途径,而门腔间隙-胰后组的转移淋巴结正是通过胆囊-胰后途径引流的。转移淋巴结分布不仅比较集中,而且常同时出现多组肿大的淋巴结(图2-30,图2-31)。


图2-28 胆囊癌并侵犯肝术前和术后复发
A~D术前。A.CT平扫轴位图,胆囊增大,胆囊壁不规则形增厚,局部肿块形成,肝Ⅳ、Ⅴ段受累及,胆总管内置引流管;B.CT增强扫描动脉期轴位图,胆囊病变不均匀强化;C.CT增强扫描门脉期轴位图,胆囊病变强化密度有所下降;D.CT增强扫描门脉期冠状位重组图;E~H.胆囊癌及肝Ⅳ段转移灶切除术后3个月术区局部复发。E.CT平扫轴位图,术区见团片状软组织密度灶(箭),密度大致均匀,边缘欠清;F.CT增强扫描动脉期轴位图,术区病灶不均匀性强化,边缘不清;G.CT增强扫描门脉期轴位图,术区病灶强化密度有所下降;H.CT增强扫描门脉期冠状位重组图

图2-29 胆囊癌术前和术后复发
A~D.术前。A.CT平扫轴位图,胆囊壁稍模糊,肝密度降低,肝Ⅴ段胆囊窝边缘部密度稍高;B.CT增强扫描动脉期轴位图,胆囊外侧壁可见一个稍高密度强化小结节灶(箭),肝Ⅴ段见条片状强化灶;C.CT增强扫描门脉期轴位图,胆囊外侧壁小结节灶仍呈稍高密度,肝Ⅴ段条片状强化灶密度有所下降;D.CT增强扫描门脉期冠状位重组图,肝Ⅴ段受累及;E~H.胆囊癌切除术后5个月肝Ⅴ段转移。E.CT平扫轴位图,未见明确异 常;F.CT增强扫描动脉期轴位图,肝Ⅴ段边缘部可见不均匀稍低密度(箭),边缘欠清;G.CT增强扫描门脉期轴位图,肝Ⅴ段边缘部病灶显示更加清楚,密度不均匀;H.CT增强扫描门脉期冠状位重组图

图2-30 胆囊癌术后肝门部淋巴结转移
A.CT平扫轴位图,肝门部可见团块状软组织密度灶,密度欠均匀;B.CT增强扫描动脉期轴位图,肝门部团块状软组织密度灶不均匀强化,局部呈环形强化;C.CT增强扫描门脉期轴位图,肝门部团块状软组织密度灶仍呈不均匀强化;D.CT增强扫描门脉期冠状重组图


图2-31 胆囊癌并侵犯肝术前和术后淋巴结转移
A~D.术前。A.CT平扫轴位图,胆囊壁不规则形增厚,肝Ⅳ、Ⅴ段局部密度不均匀;B.CT增强扫描动脉期轴位图,胆囊壁不均匀强化,肝Ⅳ段见多个大小不等的低密度影,边缘欠清,可见不规则环形强化,肝Ⅴ段见片状早显灶;C.CT增强扫描门脉期轴位图,胆囊壁及肝S4病灶强化密度有所下降;D.CT增强扫描门脉期冠状重组图;E~H.胆囊癌及肝Ⅳ段转移灶切除肝门部胆肠吻合术后2个月复查。E.CT平扫轴位图,肝门部见团片状软组织密度灶;F.CT增强扫描动脉期轴位图,肝门部团片状软组织密度灶为空肠,肠黏膜皱襞强化较 明显;G.CT增强扫描门脉期轴位图,肝门部清晰显示强化的空肠黏膜皱襞;H.CT增强扫描门脉期冠状位重组图;I~J.术后4个月复查。I.CT平扫轴位图,肝门部见团片状软组织密度灶,较前有所增大;J.CT增强扫描动脉期轴位图,肝门部除空肠外,尚可见增大的淋巴结影,密度不均匀;K.CT增强扫描门脉期轴位图,肝门部增大的淋巴结强化密度不均;L.CT增强扫描门脉期冠状位重组图
3.肝内转移 过去认为发生肝转移的途径为经肝直接浸润或经胆囊静脉、淋巴管转移,但近来发现经门静脉转移也是肝转移的重要途径(图2-32至图2-34)。


图2-32 胆囊癌术前和术后肝转移
A~D.术前A.CT平扫轴位图,胆囊区未见明确异常;B.CT增强扫描动脉期轴位图,胆囊后壁见一个明显强化的结节灶(箭);C.CT增强扫描门脉期轴位图,胆囊后壁结节灶强化仍呈高密度;D.CT增强扫描门脉期冠状位重组图;E~H.胆囊切除后6个月复查。E.CT平扫轴位图,肝Ⅱ、Ⅷ段各见一个小类圆形稍低密度转移灶,边缘欠清;F.CT增强扫描动脉期轴位图,肝Ⅱ、Ⅷ段转移灶边缘部见环形强化;G.CT增强扫描门脉期轴位图,肝Ⅱ、Ⅷ段转移灶边缘部环形强化密度有所下降;H.CT增强扫描门脉期冠状位重组图;I~L.术后11个月复查。I.CT平扫轴位图,肝Ⅷ段低密度转移灶较前增大,边缘欠清;J.CT增强扫描动脉期轴位图,肝Ⅷ段转移灶边缘部可见环形强化;K.CT增强扫描门脉期轴位图,肝Ⅷ段转移灶边缘部仍可见环形强化;L.CT增强扫描门脉期冠状位重组图

图2-33 胆囊癌并侵犯肝术前和术后肝转移
A~D.术前。A.CT平扫轴位图,胆囊增大,胆囊壁不规则形增厚,局部形成肿块,肝Ⅳ段受累及;B.CT增强扫描动脉期轴位图,胆囊病变不均匀强化,肝Ⅳ段转移灶周围见环形强化;C.CT增强扫描门脉期轴位图,胆囊病变及肝Ⅳ段转移灶强化密度有所下降;D.CT增强扫描门脉期冠状重组图;E~H.胆囊癌及肝Ⅳ段转移灶切除术后4个月复查。E.CT平扫轴位图,肝内隐约可见多个散在分布、大小不等的稍低密度转移灶,边缘欠清;F.CT增强扫描动脉期轴位图,肝内多发转移灶边缘部呈较明显环形强化;G.CT增强扫描门脉期轴位图,肝内转移灶边缘部环形强化密度有所下降;H.CT增强扫描门脉期冠状位重组图

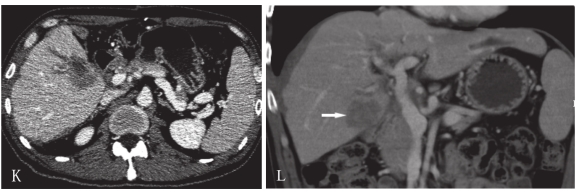
图2-34 胆囊癌术后肝门部淋巴结和肝内转移
A~H.术后6个月。A.CT平扫轴位图,肝门部可见增大的淋巴结(箭),密度大致均匀;B.CT增强扫描动脉期轴位图,肝门部增大的淋巴结均匀性强化;C.CT增强扫描门脉期轴位图,肝门部增大的淋巴结密度不均 匀;D.CT增强扫描门脉期冠状位重组图,病变显示清楚(箭);E.CT平扫轴位图,肝S5隐约可见一个小斑片状稍低密度影(箭),边缘欠清;F.CT增强扫描动脉期轴位图,肝S5病灶较平扫时显示清楚(箭);G.CT增强扫描门脉期轴位图,肝Ⅴ段病灶显示更加清楚(箭);H.CT增强扫描门脉期冠状位重组图,肝Ⅴ段见转移灶(箭);I~L.术后9个月复查。I.CT平扫轴位图,肝Ⅴ段转移灶较前增大(箭),边缘不清;J.CT增强扫描动脉期轴位图,肝Ⅴ段转移灶不均匀性强化,以边缘部环形强化为主;K.CT增强扫描门脉期轴位图,肝Ⅴ段转移灶强化密度有所下降;L.CT增强扫描门脉期冠状位重组图,显示肝Ⅴ段转移灶(箭)
4.种植转移 胆囊癌可通过腹腔种植的方式累及腹膜及其他脏器。随着腹腔镜胆囊切除术(LC)的推广,术后偶发胆囊癌引起的套管针孔种植转移引起了人们的重视。虽然LC中发现的意外癌多为T0~T2期肿瘤,但其套管针孔转移率高达16%~19%,远远高于胆囊癌开腹手术后的切口转移率(6%)。这主要是由于,腹腔镜胆囊切除时CO2气腹术可明显增加瘤细胞腹腔种植的概率。此外,LC时引起的腹膜损伤也可增加瘤细胞腹腔种植的可能。动物实验证实,LC后缝合套管针孔处腹膜可预防种植转移的发生。胆囊癌开腹手术后的切口转移主要是由于术中胆囊破裂引起,因此,在胆囊癌根治术中应严格无瘤操作、力争完整剥离胆囊(图2-35)。


图2-35 胆囊癌行腹腔镜切除术后腹壁转移
A.CT平扫轴位图,前腹壁见3个大小不等的结节灶及肿块,密度不均匀,边缘清楚(箭);B.CT增强扫描动脉期轴位图,前腹壁转移灶不均匀强化;C.CT增强扫描门脉期轴位图,前腹壁转移灶仍呈不均匀强化;D.CT增强扫描门脉期冠状位重组图;E.CT增强扫描门脉期矢状位重组图,前腹壁转移灶清晰可见,密度不均,边缘呈分叶状
5.腹膜腔种植 可表现为腹膜腔积液,腹膜壁层不规则形增厚,大网膜以及肠系膜区脂肪密度不均匀性增高,可见多发散在分布、大小不等的细小结节和短条状的污垢样密度影或表现为“网膜饼”征等。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。

















