视神经脊髓炎(NMO)是视神经和脊髓同时或相继受累的急性或亚急性脱髓鞘病变。病因及发病机制还不清楚。病理主要累及视神经和视交叉,脊髓病损好发于胸段和颈段。
【诊断要点】
1.急性或亚急性起病,病前多有上呼吸道或消化道感染史。
2.同时或先后出现急性视神经炎和急性脊髓炎的症状和体征。
3.一般无视神经和脊髓之外的脑部症状和体征。
4.有缓解和复发,但不如多发性硬化明显,复发常表现为初发的症状和体征,少有新发病变。
5.实验室检查可见CSF中细胞、蛋白增多,视觉诱发电位和脊髓MRI改变。
【影像学检查】 MRI是有效的检查手段。MRI显示脊髓内脱髓鞘病灶,T1呈低信号、T2呈高信号。复发型病人脊髓MRI检查发现脊髓纵向融合病变可超过3个以上脊柱节段,脊髓可肿胀,增强检查可以呈斑块状强化(图7-12~7-15)。
【鉴别诊断】
1.早期症状易与单纯性球后视神经炎混淆,本病常为两眼先后受累,并有脊髓病损,有明显缓解-复发。
2.亚急性脊髓视神经病多见于小儿,先有腹痛、腹泻等腹部症状,多无瘫痪,以感觉异常为主,常呈对称性,无复发,CSF也无明显改变。

图7-12 视神经脊髓炎
女性,50岁,5年前患视神经炎,15d前出现双下肢无力。MRI示C3至T10髓内可见异常信号病灶,A.T1WI呈略低信号,B.T2WI呈高信号

图7-13 脊髓型多发性硬化
女性,43岁,进行性右侧肢体无力5d入院。MRI示C1~5髓内可见异常信号病灶。A.T2WI呈高信号;B.T1WI呈略低信号;C、D.增强检查显示C1~2脊髓右侧2/3可见强化。头MRI未见异常。经激素治疗后很快缓解,2年和5年后2次复发,均表现为脊髓症状,始终未出现脑部症状

图7-14 多发性硬化(临床表现为视神经脊髓炎,MRI发现颅内病灶)
女性,36岁,2年前双下肢无力数天,6个月前视神经炎20d治愈,1个月前双下肢无力,双侧巴氏征(+)。MRI示双侧侧脑室周围多发斑片状病灶。A.T1WI呈略低信号;B.T2WI和C.FLAIR呈高信号;D.增强无明显强化。C1~7颈髓内可见异常信号病灶;E.T2WI呈高信号;F.T1WI呈略低信号
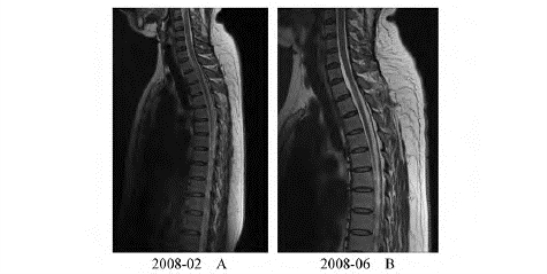

图7-15 视神经脊髓炎
女性,45岁,10年前患视神经炎,3年前右腰以下麻木7d,2年前右腰以下麻木伴左肩背痛12h,5d前腰部和双足以下麻木伴左肩痛。查体:右侧T3以下、左T3-L3痛觉减退,Lhermitte征阳性。A.2008年2月脊髓MRI T2WI可见C7-T1节段髓内条状高信号影;B.2008年6月查脊髓MRI仍可见C7-T1水平条状高信号影,较前变淡;C~E.2010年9月脊髓MRI可见C7-T3节段髓内条状T1WI(C)低信号,T2WI(D)高信号病灶,横断T2WI(E)像可见脊髓内偏左侧高信号影
【临床与影像】
1.临床上,对急性脊髓炎应考虑到NMO的可能,应常规查VEP,对视神经炎患者应常规查SEP,以发现亚临床病灶。
2.MS可表现为NMO的临床模式,头部MRI检查可发现临床病灶,有利于MS与NMO的鉴别。纯脊髓型MS相对少见,鉴于其易复发的特性,临床上,对于任何一个脊髓炎患者都应考虑有MS的可能,积极采取措施进行预防。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















