(一)加强宣教,认识疾病
现阶段已经认识到许多患者对所患的肾脏疾病的“不认知”,已经是肾脏疾病进展的重要危险因素。这种不认知包括几个方面:一是缺少经常检查的意识,失去早期发现肾脏疾病的机会而贻误治疗;未能早期发现,有些慢性肾炎呈隐匿经过,一旦发现就已进入慢性肾衰。二是对所患疾病缺少正确的认识,有的是盲目乐观,对自己患了病也不重视,觉得关系不大。有的是惊慌失措,惊恐不定。三是缺少对所患基础病如高血压、糖尿病或风湿性疾病的防治知识,而使得这些疾病控制不好,导致并发症或合并症的出现,使得最终阶段出现肾脏受累。以上因素,肾脏在早期受损时未能及早治疗,以至迁延不愈,逐渐进展到肾功能衰竭,预后不良。
(二)饮食调整,惠及脾肾
1.合理摄入食盐食盐是我们日常生活中所必不可缺的。没有食盐(主要为氯化钠)不仅会感到饮食无味,而且会严重影响人体的生理功能。长期严格限盐,可以出现低钠血症,患者表现出身倦乏力、精神不振等。但过多的钠盐摄入同样也是不符合生理要求的,它是导致高血压的重要因素。对于肾脏病患者来说,适当地掌握盐的摄入量显得更为重要。钠离子主要存在于细胞外液中,是维持细胞外液晶体渗透压的主要成分。这对细胞内外、机体内外的液体平衡非常重要。肾脏疾病时,肾脏对钠的调节功能受到影响,钠的排泄有障碍。由于钠的增多,水也发生潴留,往往表现为水肿及高血压。因此肾脏病患者限盐的主要临床指征就是水肿和高血压。肾脏病患者限盐可分为两种情况。
(1)无盐饮食:患者有严重水肿、血压升高或伴有心功能不全时,应该禁盐。就连含盐的食物(如加碱发面馒头、咸糕点)、小苏打、酱油等都在禁忌之列。这种情况见于急性肾炎初期、慢性肾炎急性发作期、原发性肾病综合征,慢性肾衰伴有中、重度高血压及水肿患者,也应禁盐。无盐饮食可能影响患者的食欲,可以用无盐酱油或糖、醋、姜、蒜等调味品以增进食欲。禁盐时间的长短应根据具体情况而定。无盐饮食的标准是明显的水肿和高血压,若患者这两个症状不太明显或基本消失,则可改进低盐饮食。
(2)低盐饮食:适合于轻微水肿、高血压以及水肿、高血压消退后的患者。急性肾炎、慢性肾炎及肾病综合征恢复期、慢性肾衰无水肿、高血压者都可用低盐饮食。低盐饮食要求每日钠盐摄入量在3~5g之间。患者也可食用低钠盐。在低盐饮食期间,不要吃咸鸡蛋、咸鸭蛋、咸菜等。
正常摄入盐:若患者未出现过水肿、高血压,或者水肿及高血压消失,没有反复者,则不必严格限盐,但食盐量也不宜过多,饮食以清淡为宜,多吃蔬菜、瓜果。对于运用利尿剂的患者,要注意查血清钠,血钠低时也不应严格限盐。特别需要注意的是,在急性肾衰竭多尿期、肾病综合征缓解时,患者尿量增多甚至多尿,此时不宜限制盐的摄入。
2.水的摄入中医认为不当的水摄入,会损害脾肾,滋生水湿之邪。水肿是肾脏病患者的主要体征之一,正确掌握水的摄入量,是治疗肾脏病重要的一环。一般地说,没有明显的水肿、高血压和心力衰竭,水分不需限制。轻度水肿的肾脏病患者,适当控制水的摄入,维持液体平衡,水的摄入以不增加水肿程度为原则。但是对于某些严重的疾病,如严重水肿伴高血压、心衰,需要控制水的摄入。规律血液透析或腹膜透析的患者需要控制体重的增长,防止超滤量过大,需要严格掌握水的摄入量。
临床对于水的摄入量管理,在控制患者饮入或食入水量的同时,还应该掌握医源性水的摄入量。慢性肾脏病患者饮水量的管理如上所述。对于急性肾衰竭患者管理水的摄入量非常重要,适当水入量=显性失水+不显性失水-内生水,最好保证体重负增长0.5kg/d。
显性失水量为前24h的尿量、大便、呕吐物、汗液和引流物等失液量总和。不显性失水指从呼气中丢失300~400ml的水和从皮肤蒸发300~500ml的水。亦可按每日12ml/kg计算。一般地说,体温每升高1℃,每小时失水量增加0.1ml/kg;气温超过摄氏30℃,每升高1℃,不显性失水增加13%。
非显性失水量亦可按0.5ml/(kg·h)或12ml/(kg·d)2个实用常数计算,当然还要根据年龄、体温、气温、湿度等作适当调整。内生水是指24h体内组织代谢、食物及静脉补充的营养物质氧化所生成的总和,食物氧化生成的水按此计算:1g蛋白质产生水0.43ml,1g脂肪生成水1.07ml,1g糖生成水0.55ml。
在实际应用上,可以400~500ml为底数,加前1天的尿量、引流液等的排出量。
在急性肾炎、肾病综合征有明显水肿时,应限制水的摄入,如无明显水肿时,则不必限制饮水。无尿或严重少尿的患者,一般仅需要无钠的、并且能够恢复蒸发和小量的尿中丢失的水就够了。医嘱中的水摄入量,应将每日产生的内生水350ml,计入其中。许多慢性进行性肾脏病患者,在疾病的终末阶段发生少尿或无尿时,他们很可能在这种情况之前的数年保留盐和水的能力已经受损。这时如果盲目地限制水的摄入,就会促使已经受损的肾功能进一步恶化,医生必须经常对这类情况加以警惕,并立即补充其丢失量。慢性肾病患者心力衰竭时,水的排泄是减少的,故水的摄入量应严格控制。有的肾病患者,没有明显水肿症状,但怕出现水肿,故盲目地限制饮水,是没有必要的。在估计水的摄入量时,要观察患者有无口渴感、眼球弹性、口舌黏膜及皮肤弹性,还需观察尿量多少、血压变化及胶体渗透压作为参考依据。不过在临床实践中,还是以每天观察患者的体重变化作为估计水的摄入量,比较方便和实用。急性尿路感染的患者应该多饮水,增加尿量。
3.合理的蛋白质摄入蛋白质的摄入应该根据患者的病情、肾功能状态来决定。
(1)急性肾损害,若尿少、尿素氮明显潴留时,应严格限制蛋白质的摄取,并尽量摄取高生物效价蛋白质,如牛奶、鸡蛋等,每天20~30g。所谓高生物效价,指的是必需氨基酸含量高的蛋白质,通常为动物性蛋白质。病情好转后,可逐步增加至1g/(kg·d)。如患者进行血液透析、腹膜透析或合并高分解状态,则可适当补充必需氨基酸。
(2)肾病综合征患者,因为排出大量蛋白尿,在低蛋白血症的情况下,身体内胶体渗透压明显下降,水肿不易消除,因此,若未发生肾衰竭,可摄取0.6~0.8g/(kg·d)的蛋白质。不提倡肾病综合征患者用高蛋白饮食,因为高蛋白饮食不能够纠正低蛋白血症,且会引起蛋白尿的增加和加重肾小管-间质损害。
(3)慢性肾衰竭:建议给予0.6g/(kg·d)的蛋白质,且必须2/3为高生物效价蛋白质。一般地说,应该在GFR<60ml/min就严格用低蛋白饮食。慢性肾衰竭患者的蛋白质摄入量应根据肾小球滤过率(GFR)来决定,而优质蛋白质在蛋白质总量中占50%~70%,为了便于患者掌握,兹列表举例于下(表6-1、表6-2、表6-3)。
表6-1 成年CKD患者治疗性生活方式调整(JNC7推荐)

表6-2 有助于CKD患者减少CVD事件的其他生活方式调整(JNC7推荐)

表6-3 北京地区一般食品营养成分

(续 表)
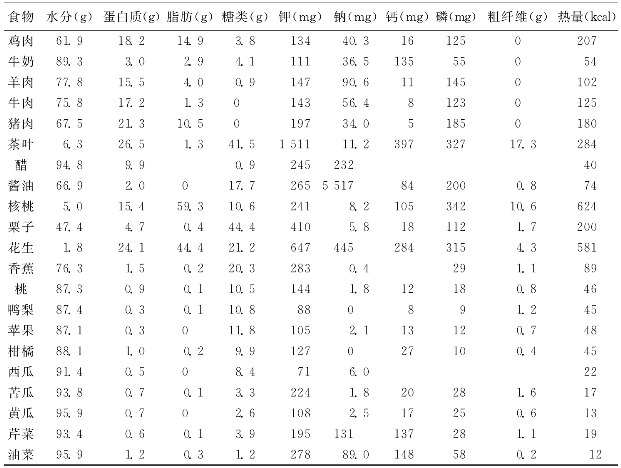
慢性肾衰竭患者应进食有高营养价值的优质蛋白,但蛋白质的总摄入量要限制。
4.低脂饮食、低嘌呤饮食若伴有高血压或高脂蛋白血症者,须限制膳食中的饱和脂肪酸与胆固醇的含量。对有贫血的病例,应选用富含蛋白质和铁的食物,如瘦肉及绿叶蔬菜等。
(三)药食结合,合理调配
血浆蛋白为血液中水谷之精气化生。肾病综合征患者,脾肾受伐,肾不藏精,脾不统精,而致水谷精气丢失。对于低蛋白血症引起的水肿,不主张积极补充人血白蛋白,因为即使输注白蛋白,在1~2天内即经肾脏丢失殆尽,故只能维持很短的疗效,输注白蛋白可引起肾小球和肾小管间质损害,且白蛋白价格昂贵,给患者带来沉重的经济负担,关键的是积极治疗肾小球疾病,尽快使尿蛋白排泄减少或转阴。对症治疗可以根据中医的食疗方法,我们临床常用鲤鱼汤或乌鸡汤等。鲫鱼或鲤鱼汤(用油煸后加葱、姜,文火炖到汤呈乳白色即可服用)、鸡汤(要求文火炖8h),忌盐。但对于重度水肿,血浆白蛋白极低(如<20g/L)或出现肾前性急性肾衰竭者,则主张输注新鲜血浆以治标急之证。
鲤鱼汤治疗水肿在《肘后方》、《千金方》等医籍中已有记载,但方名同而配用药物不同。一般多以鲤鱼为君,辅以茯苓、白术、泽泻等药,以健脾利湿退肿。对肾病综合征,有作者认为中医辨证以气虚为主,水湿内停患者,在运用常法辨证论治的同时,配用黄芪鲤鱼汤,经过临床观察,不论在水肿的消退方面,还是在善后调理方面,均获得满意疗效。鱼与药入锅加适量水同煎,不入盐,沸后以文火炖30~40min之后拣出药袋,吃鱼喝汤,每周1~3次,疗程视病情而定。气阴两虚以气虚为主,水湿内停的临床表现是颜面及四肢浮肿,按之凹陷,尿量少而色清,神疲乏力身重,大便溏薄,短气懒言,口不渴,舌胖嫩,边有齿痕,色淡,苔薄白而水滑,脉沉细无力。患者水肿较甚时,应在服用利水药的同时,配用本方,若水肿消退后或留有微肿时,可单进本方以善后调理。有明显的呕恶纳呆时,暂不进本方,待脾胃稍作调理后再进。
(四)合理进补,带病延年
有些患者认为得了肾病,重点在于治肾或者补肾,这是片面的,实际上,现代一些所谓的肾炎、肾病、肾衰竭等,病本在于脾肾,甚至某些时候治脾较治肾更加重要。脾胃为后天之本,水谷之海。脾胃功能对老年人健康状况有很大影响。调补后天,以培虚损对老年保健具有重要意义。近代研究证实,老年人健脾养胃药膳中常用的人参、黄芪、党参、白术、山药等,多具有增强消化吸收和免疫功能等多种药理作用。
肾虚与衰老及老年性疾病密切相关。无论是老年人生理性肾气虚衰,还是老年性疾病涉及肾而出现的老年病肾虚证,给以适宜的补肾药膳辅助治疗,不仅有助于改善临床症状,延缓生理性肾气虚衰的发展,而且对老年性疾病本身的治疗也是有益的。
首先,要有机结合。所选用药物及食物之间有机配合,相互协调,主次分明,讲究实用,才能有效发挥其作用。
其次,应该根据自己的体质选用一些补品。体质即人体的素质,决定着对某些致病因素的易感性和发病证型的倾向性。人的体质素有偏阴偏阳之不同。人到老年,由于体质之偏、精气之耗及环境、疾病等因素影响,这种偏阴偏阳的现象较为明显。故老年人不仅体质下降,抗病能力降低,而且大都有不同程度的偏属,因而在选用保健药膳时应根据体质之不同,辨质论补。著名老中医岳美中认为:“了解素质寒热虚实之偏,饮食喜暖喜凉、嗜酸嗜咸,对于施治均有参考价值。”针对体质而选用药膳食疗,做到有的放矢。一般来说,阴虚者补阴,阳虚者补阳;气虚者补气,血虚者补血;痰湿者补肺、脾、肾,化痰祛湿;血瘀者活血化瘀,佐以行气、理气、益气;阴阳无偏颇者,宜缓和之品。通过如此调整,可使老年人体质增强,偏颇改善,气血充盛,阴阳平衡,精力持久而长寿。由于个体的体质不同,因而服食药膳的反应也不一,应注意个体反应,随时调整。
再次,在医生指导下选用一些滋补品,医生根据老年人不同的个体情况进行指导。现阶段保健品种类繁多,尤其是补肾方面的。老年人大多有一定程度的肾虚,肾是先天之本,从肾虚的角度来讲,应该用一些补肾的药。这里需要说明以下几个问题:①肾虚是老年人生理变化的规律,但肾虚不等同于肾脏病;②中医的肾系疾病和西医的泌尿系统疾病有相当程度的类似,但不能完全等同;③泌尿系统疾病并不一定有肾虚,或者说肾虚并不一定是泌尿系统疾病的主要方面;④肾虚有肾阴、肾阳、肾气、肾精亏虚之不同,不可妄用补肾之品;⑤对于大多数老年人正确使用一些保健品可能有益,但最好选用一些药性平和的品种,通常所谓的补而不腻、温而不燥之品,如何首乌、当归、枸杞子、龙眼肉、女贞子、菟丝子、杜仲、肉苁蓉、刺五加等;⑥除病后体虚、身体极弱者外,一般少用大补、峻补药物,正如《灵枢·终始篇》所云“不可饮以至剂”。
(五)加强护理,促进康复
1.精神护理由于肾脏疾病病程绵长,且易于反复,患者思想包袱较重,因而要进行思想开导,鼓励其树立战胜疾病的信心。
2.及时正确地收集尿标本送检 尿化验常是方便、灵敏、准确的诊断与病情及疗效判断的指标,必须重视。
3.对水肿及慢性肾衰患者要准确地记录每日24h的出入量。水肿患者应每周测体重1次,对腹水患者应增加每周测腹围1次。对血压高的患者应定时测血压。
4.合并严重的胸腔积液、腹水、尿毒症性心包炎及心力衰竭的患者,均会出现胸闷憋气,不能平卧的症状,应及时调整患者的卧位。
5.补液时应精确计算每小时及每分钟输入量,严格控制滴速,防止心衰和肺水肿。
6.对使用利尿剂的患者,应密切注意用药后的反应,警惕电解质紊乱的发生。
7.为水肿患者做肌内注射时宜深刺,拔针后用棉球压迫针孔2~3min,以防药液溢出。
8.注意口腔及皮肤护理。
做好饮食护理,根据每种疾病的情况,对患者进行具体的饮食指导,可参考有关的饮食要求方面的问题。
(六)综合治疗,慎用偏方
对于大多数肾系疾病,目前均缺少根治手段,这些疾病病程缠绵,易于反复,收效需要一定的时间,有些患者“求医心切”就到处寻求“偏方”,希望服下偏方后马上就好,从而延误了正规治疗。不可否认,有些偏方确有一定的治疗作用,但是我们认为肾脏病患者最好在医生的指导下服用。同时,必须明白,对于许多肾脏疾病需要系统地治疗,包括饮食管理、血压控制和其他危险因素的控制等,中医治疗更加强调辨证施治,在正虚邪实辨明的基础上用药。
(七)注意休息,动静结合
劳逸结合是保持身体健康的重要措施。患病后,为了减轻机体的消耗,增强抗病能力,休息是很必要的,它是一种保护性措施。对于肾脏病患者来说,适当地休息也非常重要。有时要求患者卧床休息,有时要求患者一般休息。那么如何掌握休息的尺度呢?如出现以下几种情况患者需要卧床休息。①明显水肿或严重的肾病综合征患者。②严重高血压和心力衰竭的患者。患者出现头痛、头晕、呕吐症状。如急性肾炎血压急剧升高,出现高血压脑病,头痛剧烈,有呕吐、惊厥或抽搐,则应立即住院治疗。如患者感到心慌气短、胸闷、夜间尤甚,甚至不能平卧者,可能有心力衰竭,应该卧床或住院治疗。③少尿,每日尿量在400ml以下。卧床可以增强肾血流量,增加心房压,促进利钠因子的分泌,有利于增加尿量。④肺部感染或心功能不全导致气短、咳嗽、心慌者。⑤急性肾炎出现氮质血症者。⑥慢性肾功能衰竭中晚期者。
长期的卧床休息也不利于病情的恢复。若患者的症状和体征减退或消失,则可以适当活动。肾炎、肾病综合征治疗后水肿明显减退,血压控制尚可,无明显心衰则可以下床活动。适当的活动可以增加血液循环,防止血栓和栓塞性疾病的发生。病情稳定,尿蛋白减少时,可从事日常生活或工作。慢性肾衰早中期患者也可进行轻松的活动,这不仅可以,而且也是必要的。患者可以根据自己的身体条件,选择适合自己的锻炼方式。锻炼时间的长短也应根据自己的情况而定,一般以自己不觉疲劳为准。应根据病情的好转情况,作一些适当的功能活动及体育锻炼,运动项目以轻慢者为佳,如散步、太极拳、气功中的静功等,运动量的增加一定要循序渐进,切不可贸然增加过大。体育锻炼等于健康投资。锻炼身体的方式有多种,如散步、慢跑、跳舞、划船、五禽戏、气功、太极拳等,皆有利于增强体质,提高机体抵抗力,防止感染细菌、病毒后免疫反应性损害的发生。
要尽量避免剧烈运动,尤其是腰部受力较大的运动。例如,肾小球肾炎或肾病综合征的患者,如果剧烈运动,腰部肌肉剧烈收缩,可能造成肾脏受到牵拉或压迫,引起肾脏淤血,加重蛋白尿或血尿。一般肾炎缓解后,一两年内,不宜做剧烈运动及重体力的工作。对于泌尿系统结石的病人,则应重视体育锻炼,多做运动以增加肾血流量,促进尿液的排流,防止感染及结石形成;结石已形成者,则有利于结石的排出。除可选择各类运动项目之外,还应结合有跑动或跳跃式的项目。多饮水和运动是预防和治疗泌尿系结石的重要措施。慢性肾炎患者坚持体育锻炼,对扶正气、祛邪愈病有好处,运动的项目与量度,随个人爱好与适应而定,若合并有泌尿系统结石的患者,适宜于跳跃性的运动。休息和运动是一对矛盾的统一体。适当的身体锻炼,可以增强体质,使机体的功能加强,充满活力。休息时人体处于低水平代谢状态,使疲劳得以恢复。
对于血液透析和腹膜透析的患者,在运动同时需要注意对血管内瘘或腹透管路的保护,以免发生意外。
参考文献
1沈庆法,涂晋文,赵映前.中医肾脏病基础.武汉:武汉大学出版社,2005:386-398
2朱建贵.中医老年病临床实践.贵阳:贵州科技出版社,2001:54-60
3戴京璋.实用中医肾病学.北京:人民卫生出版社,2002:58-64
(饶向荣)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















