1.系统性红斑狼疮肾炎 狼疮性肾病病程较长,其预后与有无中枢神经系统和心脏受累、病理类型及程度等相关。目前狼疮肾炎主要死因为肾外病变(动脉硬化性心脏病、血栓形成、应用大量免疫抑制剂后酮症患病率增高等)和治疗所致的不良反应如感染等。本病5年的存活率为85%~95%。大量蛋白尿、伴肾炎综合征、高血压,治疗前血肌酐水平已升高者预后均不好。病理呈弥漫增生性肾炎者病情危重,预后差。
系统性红斑狼疮(SLE)的危险因素。
(1)SLE患者血5-OH 维生素D降低:SLE患者骨质疏松症虽与应用糖皮质激素有关,但其他因素如维生素D缺乏等也有重要影响。
(2)吸烟是SLE的危险因素:吸烟是SLE的危险因素,其危险性相似于SLE易感基因。
(3)SLE患者心脑血管病变是死亡原因之一:载脂蛋白活性降低是部分女性SLE患者加速动脉粥样硬化进展和HDL致炎性的原因。
(4)SLE患者可发生动脉血栓和血管病变。
(5)预测动脉粥样硬化的因素。
C反应蛋白是独立预测SLE心血管病发生的危险因素;血清高补体C3或C4能反映动脉粥样硬化的进展;高胆固醇和高血压可以预测颈动脉内膜中层增厚的进展;控制高血压和胆固醇是对SLE患者主要的干预措施。
2.过敏性紫癜性肾炎 大多数过敏性紫癜患者呈良性、自限性过程,多数于数周内痊愈。但也有反复发作或迁延数月、数年者。多数患者及儿童预后较好,但一般认为,成年患者出现慢性肾衰竭的危险性较高。特别是老年人,起病为急性肾炎综合征者或持续肾病综合征者预后较差。肾活检示肾小球新月体发生的比例是一个重要的预后指标,当新月体数目达到50%或以上时,其发展成终末期肾衰竭的可能性较仅少量或无新月体形成的患者明显增加。
过敏性紫癜性肾炎临床分级及预后。
(1)A级:尿检查正常、肾功能正常。
(2)B级:轻度尿检查异常。血尿和蛋白尿,尿蛋白<1g/24h,肾功能正常。
(3)C级:活动性肾炎。尿蛋白>1g/24h和高血压,肾功能正常。
(4)D级:肾功能不全。肾小球滤过率<60ml/min,死亡或需行肾脏替代治疗。
3.糖尿病肾病 糖尿病肾病预后不良,一旦出现持续性蛋白尿,其肾功能将呈不可逆的进行性下降。
与预后密切相关的因素:蛋白尿、遗传因素、种族差异、高血压、血糖控制、高脂血症、高胰岛素血症、是否存在眼底病变等。约25%患者在6年内、50%患者在10年内、75%病患者在15年内发展为尿毒症,需进行肾替代治疗(图7-19)。
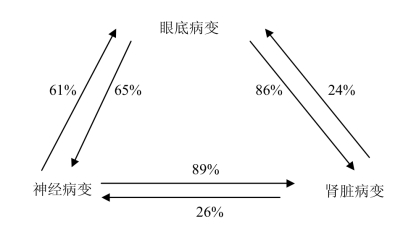
图7-19 糖尿病微血管并发症之间的相互关系
4.高血压性肾损害 预后与患者血压控制水平有关,良好的控制血压,可延缓进入肾衰竭。恶性高血压者预后差,其1年病死率高达80%~90%。持续性中、重度高血压会使肾小动脉痉挛、硬化,使肾小球毛细血管硬化加速,肾单位损伤加快,肾功能恶化趋势明显;同时,血压升高还会导致严重的心、脑并发症。
5.多发性骨髓瘤肾损害 目前不能治愈,本病自然病程个体差异较大,其预后与M蛋白总量、临床分期、免疫分型、溶骨性损害的程度、贫血的轻重及肾功能损害程度有关。
未经化疗的患者生存期为3.5~4.6个月;经系统化疗的患者生存期延长,部分患者可生存7~8年或更长,而肾功能严重损害者预后差。
6.淀粉样变性肾病 本病预后不佳,心功能衰竭和肾衰竭为主要死亡原因,积极治疗诱发本病的其他疾病是预防的重要措施。
7.尿酸性肾病 早期诊断、早期预防、积极治疗、预后较好,反之可发展程为尿毒症。
保证足够的血浆容量、尿量,避免使用导致高尿酸血症的药物,控制高血压,禁食高嘌呤食品,禁止酗酒等,甚至许多严重的高尿酸血症的患者,如果能注意处理好上述问题,病情可得到控制。
8.乙型肝炎相关性肾炎 本病的预后与病理类型相关,膜性肾病预后较好;儿童患者有自愈倾向,绝大多数预后良好;成人患者少数因病情迁延发展为肾功能不全;系膜毛细血管性肾小球肾炎预后较差,儿童也常逐渐发展到肾功能不全。
9.原发性干燥综合征肾损害 本病预后较好,有内脏损害者经治疗后大多数可以控制病情。如治疗不及时也可恶化,甚至危及生命。
病变仅局限于涎腺、泪腺、皮肤黏膜或外分泌腺体者预后好。出现内脏进行性非纤维化、中枢神经病变、肾功能不全、恶性淋巴瘤者预后较差。
10.梗阻性肾病 本病梗阻时间越长,病情程度越重,预后也越差。若能早期解除梗阻,肾功能则可恢复。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















