原发性支气管肺癌(primary bronchogenic carcinoma,简称肺癌),起源于支气管黏膜或腺体,是最常见的肺部原发性恶性肿瘤,包括鳞癌、腺癌、小细胞癌和大细胞癌几种主要类型(图7-0-1,表7-0-1)。

图7-0-1 肺癌分类
表7-0-1 常见肺癌分类的比较

一、病因与发病机制
病因和发病机制至今未明,研究表明肺癌的发生与下列因素有关。
(一)吸烟
吸烟是肺癌的重要危险因素,纸烟中含有苯并芘、烟碱、亚硝胺及微量砷等10余种致癌物质。吸烟者比不吸烟者肺癌发生率高10倍以上,且吸烟时间越长、量越大,开始吸烟年龄越小,肺癌的发病率和死亡率越高。
(二)大气污染
城市上空的大气分析表明,空气中的致癌物质明显高于农村,因城市中工业燃料燃烧后及大量机动车排出的废气中含有3,4-苯并芘、甲基胆蒽类环烃化合物、SO2、NO2和飘尘等,这些物质均有致癌的作用。女性肺癌的发病与室内空气污染有关,如厨房小环境内煤焦油、煤烟、烹调的油烟等污染;室内被动吸烟、氡气、氡子体等均可成为女性肺癌的危险因素。
(三)职业危害
某些职业的劳动环境中可能有导致或促进肺癌发生的致癌物质。已确认的致癌物质有:铬、镍、砷、铍、石棉、煤烟、煤焦油、芥子气、二氯甲基醚及电离辐射。推测有致癌的物质如:丙烯、氯乙烯、镉、玻璃纤维、人工纤维、二氯化硅、滑石粉及氯化苯等。
(四)慢性肺部疾病
慢性支气管炎、肺结核等与肺癌危险度有显著关系。甚至结节病及间质性肺纤维化患者中,肺癌的相对危险度也较高。北京协和医院已报告硬皮病伴发肺癌,以腺癌和细支气管肺泡癌多见。
(五)营养状况
维生素E、维生素B2的缺乏及不足在肺癌患者中较为突出。食物中长期缺乏维生素A、β胡萝卜素和微量元素(锌、硒)等易发生肺癌。
(六)遗传因素
遗传因素与肺癌的关系已越来越受到重视。已报告在几代人中数十名家庭成员连续发生癌症。20世纪70年代报告3,4-苯并芘经人体内芳香烃羟化酶(AHH)作用,可转化为有致癌活性物质,而AHH与遗传有密切关系,因此肺癌可能具有一定的潜在遗传性。
二、临床表现与诊断
(一)临床表现
1.症状 多数肺癌患者就诊时已为晚期,肺癌患者的常见症状如下。
(1)全身一般表现:消瘦、食欲缺乏、乏力、发热、恶病质。
(2)原发肿瘤引起的症状:①咳嗽,为最常见的症状。早期常出现刺激性咳嗽,肿瘤肿大引起支气管狭窄,咳嗽呈高金属音,继发感染时痰量增多,呈黏液脓性。②咯血,癌组织血管丰富,易发生组织坏死,多为持续性痰中带血,如侵犯大血管可引起大咯血。③其他,由于肿瘤造成较大气道的阻塞,患者可出现不同程度的阻塞症状如喘鸣、气促、胸痛和发热等。
(3)肿瘤胸内蔓延:如胸痛、呼吸困难、胸闷、声音嘶哑、上腔静脉压迫综合征(SVCS)、肺上沟瘤综合征(Pancoast瘤)、胸腔及心包积液症状、吞咽困难、气管-食管瘘、膈肌麻痹。
(4)远处转移:锁骨上、颈部等淋巴结肿大。中枢神经系统症状,往往提示颅内转移,如头痛、呕吐、眩晕、复视、共济失调、偏瘫、癫 发作。如出现肩背痛、下肢无力、膀胱或肠道功能失调,要高度怀疑是否脊髓束受压迫。出现肝脏转移时有肝大及肝区疼痛。
发作。如出现肩背痛、下肢无力、膀胱或肠道功能失调,要高度怀疑是否脊髓束受压迫。出现肝脏转移时有肝大及肝区疼痛。
(5)癌细胞作用于其他系统引起的肺外表现:又称伴癌综合征(paraneoplastic syndrom)。如内分泌异常(如Cushing综合征、男性乳房发育征、稀释性低钠综合征)、肥大性肺骨关节病[acropathy,表现为杵状指(图7-0-2)和肥大性骨关节病]、神经肌肉综合征、高钙血症。
2.体征 早期无异常,肺部体征有局限性吸气性哮鸣音、积液或肺不张体征。肺外体征有锁骨上淋巴结肿大、消瘦等。

图7-0-2 杵状指
3.辅助检查
(1)X线检查:为发现肺癌的重要方法之一。中央型肺癌和周围型肺癌比较见表7-0-2,图7-0-3,图7-0-4。
表7-0-2 中央型肺癌和周围型肺癌X线片比较

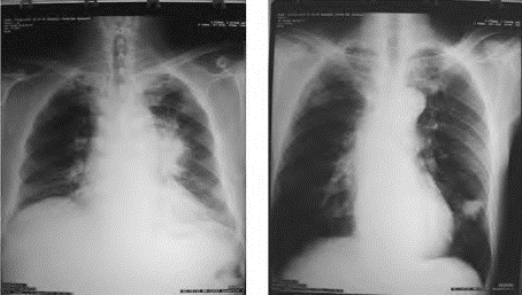
图7-0-3 肺癌胸部X线表现(左为中央型,右为周围型)

图7-0-4 中央型及周围肺癌的发生部位
(2)胸部CT:空间分辨率高,肿瘤内部结构及边缘征象显示好,可发现胸内隐蔽性病灶与纵隔与肺门淋巴结形态观察(图7-0-5)。

图7-0-5 胸部CT显像
(3)正电子发射体层扫描(PET):PET不显示组织解剖结构,探查局部组织代谢异常敏感性81%~97%,特异性78%~85%;确定淋巴结转移尤优(图7-0-6)。

图7-0-6 PET显像
(4)痰液脱落细胞检查:是简单有效的早期诊断肺癌的方法之一,阳性率70%~80%,为提高痰检阳性率,必须得到由气管深处咳出的痰,标本必须新鲜,送检及时。
(5)纤维支气管镜检查:是诊断中心型肺癌的主要方法,可直接观察并配合刷检、活检等手段(图7-0-7)。

图7-0-7 纤维支气管镜下所见
(6)淋巴结活组织检查等。
(7)常用肿瘤标志物,如:CEA、NSE等(表7-0-3)。
表7-0-3 癌标的阳性率

(8)胸腔镜的应用:不明原因的恶性胸腔积液,阳性率70%~100%。
(9)其他:经皮针吸肺活检、MRI、放射性核素检查纵隔镜检查、剖胸手术探查等。
(二)诊断
肺癌的早期发现、早期诊断、早期治疗至关重要。40岁以上,长期吸烟,患有慢性呼吸道疾病,具有肿瘤家族史及致癌职业接触史的高危人群,出现相关的临床表现者。特别是出现刺激性咳嗽或原有咳嗽性质改变;反复间歇性痰中带血,无其他原因者;胸痛部位固定并逐渐加重;均应考虑肺癌的可能。X线胸片或胸部CT扫描提示不规则块影,密度高而不均匀、边缘有毛刺、肺门或纵隔淋巴结肿大等,强烈支持肺癌诊断。肿瘤标志物异常升高有辅助诊断价值。痰脱落细胞检查或胸液脱落细胞检查或肺活检病理查见癌细胞可确诊。
三、治疗原则
综合治疗是肿瘤治疗的总原则。肺癌综合治疗的方案为小细胞肺癌多选用化疗加放疗加手术,非小细胞癌则先手术,然后放疗和化疗。
1.肺癌早期首选手术治疗。
2.化疗对小细胞未分化癌最敏感,鳞癌次之,腺癌治疗效果最差。
3.放疗主要用于不能手术患者同时配合化疗,小细胞未分化癌疗效最好,鳞癌次之,腺癌效果最差。
4.肺癌介入性治疗,如支气管动脉灌注化疗、经支气管镜介导治疗等。
5.生物靶向制剂的治疗。
6.生物免疫治疗。
7.其他:对症处理(升白细胞,止吐,镇痛)、营养支持等。
四、常见护理问题及相关措施
(一)疼痛
1.相关因素 与肿瘤直接侵犯胸膜、肋骨和胸壁、肿瘤压迫肋间神经或浸润器官、组织有关。
2.主要表现
(1)肿瘤侵犯部位的疼痛。
(2)神经分布区域的疼痛。
(3)患者出现痛苦表情,强迫体位,不敢咳嗽。
3.护理措施
(1)运用评估工具(表7-0-4),评估患者的疼痛原因、部位及程度。
表7-0-4 长海痛尺

(2)多与患者交流,教会患者减轻疼痛的方法:如听音乐,看报纸等,分散患者的注意力,鼓励患者多与家人、朋友交谈,宣泄自己的感受。
(3)给予患者舒适的体位,如患侧卧位,以减轻随呼吸运动产生的疼痛。
(4)随咳嗽加重的胸痛,在患者需要咳嗽时,以手压迫疼痛部位,鼓励患者咳嗽。
(5)遵医嘱按WHO提出的癌症患者三级止痛原则给予止痛(图7-0-8)。注意给药原则:按阶梯用药、按时用药、口服用药、个体化用药、注意具体细节。

图7-0-8 三阶梯止痛原则
(6)注意止痛药物的不良反应。便秘;恶心、呕吐;排尿困难;呼吸抑制等。
(二)预感性悲哀
1.相关因素 与疾病预后不良威胁生命有关。
2.主要表现 患者表现出悲痛、忧愁、压抑感,对治疗失去信心,甚至不配合治疗。
3.护理措施
(1)及时与患者沟通,耐心倾听其诉说,并认真解答其疑问,用亲切的语言、热情的行为安慰和感动患者。
(2)根据患者不同心理状况,引导和训练其控制不良情绪,鼓励患者及时讲出心理感受,并进行有效地疏导。
(3)在做任何治疗操作前要认真地为患者讲解其意义,鼓励患者树立战胜疾病的信心,积极配合治疗。
(4)要加强与患者家属的沟通交流,赢得亲属对患者的支持与关爱。
(5)让抗癌明星现身说法,提高患者的信心。
(三)营养失调:低于机体需要量
1.相关因素 与患者食欲下降,摄食减少、癌性发热,机体处于高代谢状态、消耗增多。以及化疗的不良反应致剧烈呕吐,味觉异常。
2.主要表现
(1)患者体重减轻、消瘦、无力。
(2)血液检查示血清白蛋白降低,血红蛋白降低。
3.护理措施
(1)为患者创造一个愉快的进餐环境,尽量满足患者的饮食习惯。
(2)指导患者饮食宜清淡,进食易消化、含纤维素少的流质、半流质食物,食谱宜多样化,少食多餐,进食富含优质蛋白、高热量、高维生素食物,如牛奶、鲜鱼、瘦肉、鸡蛋、豆类制品等,以促进组织修复,补充癌症或化疗、放疗对身体的消耗。避免辛辣、生冷、过硬及过于油腻的食物。
(3)化疗药物可引起白细胞减少,因此应多食富含蛋白质、铁、维生素的食物。如动物肝脏、瘦肉、大枣、新鲜水果和蔬菜等。对腹泻患者,应指导其进食纤维含量少的食物,如腹泻严重,以清淡饮食为主,如清肉汤、果汁或生姜乌龙茶。未剥皮的苹果含丰富的果胶,可多食用,同时可多选用含钾量多的食物,如蔬菜汤、橘子汁、番茄汁等。避免可能引起腹泻的食物如牛奶及乳制品。
(4)癌症患者活动量少,加上某些抗癌药物有神经毒性,使肠蠕动变慢而导致便秘。应指导患者多饮水,每天约2 000ml。
(5)对反应严重、长期营养摄入障碍的患者,可考虑肠外营养。
(6)化疗期间,遵医嘱给予止吐药,如甲氧氯普胺片口服,盐酸昂丹司琼静脉推注等。呕吐严重者,注意观察呕吐的次数、量及颜色,配合应用止吐治疗。
(四)气体交换受损
气体交换受损与继发于肺组织破坏的气体交换面积减少有关。护理措施见COPD的气体交换受损一节。
(五)潜在并发症:化疗药物毒性反应
1.主要表现
(1)化疗药物的不良反应见表7-0-5。
表7-0-5 常用药物的不良反应

(续 表)

(2)化疗药物滴注时的不良反应
①过敏:可见于滴注紫杉醇类,表现为输液时发生呼吸困难、头晕,心慌、面色潮红。
②恶心、呕吐:见于所有的化疗药物,铂类化疗药物尤为显著。
③腹泻:见于卡铂、力朴素、奥沙利铂、依力替康等。
④便秘:见于长春地辛等。
⑤直立性低血压:可在滴注1h内发生。见于紫杉醇类。
⑥末梢神经疼痛:表现为四肢末梢麻木、疼痛,多见于奥沙利铂。
⑦静脉炎:静脉注射时不慎外渗引起局部组织坏死及静脉炎,以发泡剂类化疗药物为甚,如长春瑞滨等。外渗及静脉炎的分级如下(表7-0-6,表7-0-7)。
表7-0-6 静脉炎的评判标准

表7-0-7 输液外渗的评判标准

2.护理措施
(1)密切观察患者进食、腹痛性质和排便情况,胃肠道反应重者可安排在晚餐后给药,并服镇静止痛药。
(2)每周监测血常规1~2次。必要时遵医嘱给予升白细胞及血小板的药物。对重度骨髓抑制者,需实施保护性隔离。血小板严重减少者注意观察出血情况。
(3)保持口腔清洁,口腔护理2/d。口腔溃疡疼痛剧烈者用2%利多卡因喷雾止痛。
(4)注射前5~10min,头部放置冰帽,注药后维持30~40min,可防止药物对毛囊的刺激,有防脱发的作用。
(5)监测肝、肾功能,嘱患者多饮水,2 000~3 000ml/d。
(6)熟练掌握静脉穿刺技术,正确选择血管:应选择不弯曲、弹性好、无破损、无炎症、回流通畅的血管;尽量不用皮下脂肪少而邻近肌腱、神经、关节等部位的血管,最好采用PICC置管或中心静脉置管输入化疗药物。输入化疗药物前给予预防性用药,如给予地塞米松5mg、法莫替丁40mg稀释后静脉推注、苯海拉明50mg口服,先输入0.9%生理盐水或10%葡萄糖液,确定针头在血管内后再输入化疗药。输液期间加强巡视,谨防药液外渗。
(7)化疗药物外渗的处理:停止注射或输液,保留针头接注射器回抽后,注入解毒剂再拔针,皮下注入解毒剂,用利多卡因与地塞米松皮下局部封闭;冰敷24h,使用类肝素或金黄散搽在患处,报告医院并记录。
(8)给予患者心理安慰,以平和的心态接受化疗。
(9)低血压的护理:①化疗前要详细询问病史,有无高血压和心血管疾病,提前采取预防措施。②在用药过程中加强巡视,严密观察病情,发现问题及时处理。③用药后应卧床休息4h,年老体弱患者下床活动要予协助,以免发生晕厥等并发症。④用药中及时测量血压,并做好记录,如有异常立即停药。
五、健康宣教
(一)心理指导
给予患者心理援助,介绍肺癌的治疗方法及前景,使之摆脱痛苦,正确认识疾病,保持乐观开朗的心情,增强治疗信心,提高生活质量。
(二)饮食指导
1.嘱患者应食高蛋白、高维生素的饮食,补充营养。
2.给予患者针对性的指导。增强机体免疫力多食黄鱼、山药、甲鱼等;咳嗽多痰者多食萝卜、杏仁、橘皮、枇杷;咯血者宜吃莲藕、甘蔗、梨、鲫鱼等。
3.为减轻放疗化疗副作用宜多吃蘑菇、龙眼肉、核桃、苹果、绿豆等。忌辛辣刺激性食物如葱、蒜、韭菜,油煎、烧烤等热性食物,忌油腻、黏滞生痰的食物。
(三)作息指导
1.合理安排休息,注意改善劳动和生活环境,防止空气污染,特别是粉尘及有害气体的吸入,嘱患者戒烟,指出防治慢性肺部疾病对肺癌防治的积极意义。
2.不去人多拥挤、空气污染的场所,在病毒、细菌性疾病流行的季节,应减少外出。
3.鼓励患者进行适当的体育锻炼,到室外散步或慢跑,做上、下楼梯运动,做蹲起运动,以增加肺活量,提高机体的抗病防病能力。
(四)用药指导
督促患者按时服药,并适当告知患者可能出现的副作用,如患者出院带药易瑞沙,可能会出现全身皮疹,无须担心,而一旦出现视物不清等不良反应要马上就医。
(五)出院指导
1.注意休息,适当的运动。
2.进食富含蛋白质,维生素的清淡饮食,少量多餐。
3.交代患者下次化疗时间及注意事项,并做好必要的准备。
4.正确服药,注意药物的不良反应。
5.晚期癌肿转移的患者要交代患者及家属对症处理的措施,坚持出院后到医院复诊。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。














