本节热门考点
1.细胞内液占体重的40%,细胞外液占体重的20%。细胞外液中最主要的阳离子是Na+,细胞内液中的主要阳离子是K+和Mg2+。
2.生理情况下每日需水量2000~2500ml,需氯化钠4~5g,需氯化钾3~4g。
3.等渗性缺水的主要病因:①消化液的急性丧失;②体液丧失在感染区或软组织内。
4.等渗性脱水:失水=失钠,因急性体液丢失,主要丢失细胞外液;低渗性脱水:失水<失钠,因慢性失液,只补液体未补钠,细胞外脱水重;高渗性脱水:失水>失钠,因水摄入不足或水分排出过多,细胞内液脱水严重。
5.低钾血症最早出现肌无力,心电图变化特征是T波低平或倒置,ST段下降,QT间期延长或有U波。
6.低钾血症每升输液中含钾量不宜超过氯化钾3g,滴速控制在20mmol/小时以下。
7.高钾血症的病因:①进入体内钾量过多;②输入大量库存血;③肾排钾功能减退;④细胞内钾移出。
8.高钾血症心电图特征:T波高尖,QT间期延长,QRS波群增宽,PR间期延长。
9.高钾血症的治疗: ①禁钾,停止使用一切含钾药物和食物;②抗钾、保护心脏,可用10%葡萄糖酸钙20~30ml加等量5%葡萄糖溶液缓慢滴入;③转钾、碱化细胞外液,乳酸钠或碳酸氢钠溶液缓慢滴注;④排钾,应用聚磺苯乙烯口服或灌肠或透析疗法。
10.代谢性酸中毒出现呼吸加深、加快的症状,呼出气体有酮味。尿液pH<7.35,HCO3−下降。
11.代谢性酸中毒治疗时容易引起低钾血症,注意防治。
12.代谢性碱中毒病人呼吸浅而慢,可伴有低钾血症和低钙血症表现。
13.代谢性碱中毒时注意同时补给氯化钾。
一、防治原则
1.应了解水、电解质的生理代谢和酸碱平衡 成年男性体内的总水量大约占体重的60%,成年女性约占50%。分细胞内液和细胞外液两部分,细胞内液占体重的40%,细胞外液约占体重的20%。细胞外液又可分为血浆和组织间液两部分,血浆量约占体重的5%,而组织间液约占体重的15%。细胞外液中最主要的阳离子是Na+,细胞内液中的主要阳离子是K+和Mg2+,细胞内液和细胞外液的渗透压相等。正常人生理情况下每日需水量为2000~2500ml,每日需要氯化钠4~5g,氯化钾3~4g。机体主要通过肾脏来调节体液,肾脏又受神经—内分泌的影响。通过肾素-醛固酮系统维持血容量,通过下丘脑-神经垂体-抗利尿激素系统来维持体液渗透压。酸碱平衡主要通过缓冲系统、肺的呼吸和肾的调节来维持。血液中HCO3−和H2CO3是最重要的缓冲对。
2.掌握水、电解质及酸碱失调处理的基本原则 充分掌握病史,详细检查患者体征。大多数水、电解质及酸碱失调都能从病史、症状及体征中获得有价值的信息,得出初步诊断。结合实验室检查,如血、尿常规,血细胞比容,肝肾功能,血糖,血清K+、Na+、Cl-、Ca2+、Mg2+及磷,动脉血血气分析等,确定水、电解质及酸碱失调的类型及程度。在积极治疗原发病的同时,制订纠正水、电解质及酸碱失调的治疗方案。积极恢复患者的血容量,保证循环状态良好;患者可能有多种体液失调,应先治威胁生命的失调或同时进行纠正;积极纠正缺氧状态;纠正严重的酸中毒或碱中毒。治疗重度高钾血症。
二、水和钠的代谢紊乱
1.等渗性缺水 又称急性或混合性缺水,水和钠成比例地丧失,血清钠在正常范围,细胞外液量迅速减少。病因包括消化液的急性丧失,体液丧失在感染区或软组织内,反复大量放胸腔积液、腹水等。主要临床表现有恶心、厌食、乏力、少尿等,但不口渴,舌干燥,眼窝凹陷,皮肤干燥、松弛。诊断根据病史、临床表现及实验室检查。实验室检查可发现有血液浓缩现象,包括红细胞计数、血红蛋白量和血细胞比容均明显增高。血清Na+、Cl-等一般无明显降低。积极治疗原发病,消除病因。对等渗性缺水的具体治疗,是针对性地纠正其细胞外液的减少,静脉滴注平衡盐溶液或等渗盐水,使血容量得到尽快补充。对血容量不足表现不明显者,可给予患者上述用量的1/2~2/3,即1500~2000ml,以补充缺水、缺钠量。此外,还应补给日需要水量2000ml和氯化钠4.5g。故应注意预防低钾血症的发生。
2.低渗性缺水 又称慢性或继发性缺水,水和钠同时缺失,但失钠多于缺水,故血清钠低于正常范围。病因包括胃肠道消化液持续性丢失,大创面慢性渗液,应用排钠利尿药未注意补给适量的钠盐,等渗性缺水治疗时补充水分过多等。临床上一般均无口渴感。根据缺钠程度,低渗性缺水可分为3度:①轻度缺钠者血钠浓度在130~135mmol/L,患者感疲乏、头晕、手足麻木。尿中Na+减少。②中度缺钠者血钠浓度在120~130mmol/L,患者除有上述症状外,尚有恶心、呕吐、脉搏细速,血压不稳定或下降,脉压变小,视物模糊,站立性晕厥。③重度缺钠者血钠浓度在120mmol/L以下,患者神志不清,肌痉挛性抽搐,腱反射减弱或消失和昏迷,易发生休克。实验室检查可发现:尿比重常在1.010以下,尿Na+和Cl-常明显减少;当血钠浓度低于135mmol/L,表明有低钠血症;红细胞计数、血红蛋白量、血细胞比容及血尿素氮值均有增高。应积极处理致病原因,静脉输注含盐溶液或高渗盐水,以纠正细胞外液的低钠状态。静脉输液原则是:输注速度应先快后慢,总输入量应分次完成,同样要注意钾盐的补充。低渗性缺水的补钠量可参考下列公式计算。
需补充的钠量(mmol)=[血钠的正常值(mmol/L)-血钠测得值(mmol/L)]×体重(kg)×0.6(女性为0.5)
3.高渗性缺水 又称原发性缺水,水和钠的同时丢失,但因缺水更多,故血清钠高于正常范围。病因包括摄入水分不够,水分丧失过多等。高渗性缺水分为3度:①轻度缺水者除口渴外,无其他症状,缺水量为体重的2%~4%。②中度缺水者有极度口渴。有乏力、尿少和尿比重增高。唇舌干燥,皮肤失去弹性,眼窝下陷。常有烦躁不安,缺水量为体重的4%~6%。③重度缺水者除上述症状外,出现躁狂、幻觉、谵妄、甚至昏迷。缺水量超过体重的6%。实验室检查可发现:尿比重高;红细胞计数、血红蛋白量、血细胞比容轻度升高;血钠浓度升高,在150mmol/L以上。治疗首先需解除病因。无法口服的患者,可静脉滴注5%葡萄糖溶液或低渗的0.45%氯化钠溶液,补充已丧失的液体。高渗性缺水者实际上也有缺钠,如果在纠正时只补给水分,不补适当的钠,将不能纠正缺钠,可能反过来出现低钠血症。另应纠正可能同时存在的缺钾。
4.水中毒 又称稀释性低血钠,机体的摄入水总量超过了排出水量,水分在体内潴留,引起血浆渗透压下降和循环血量增多。病因包括各种原因所致的抗利尿激素分泌过多,肾功能不全,机体摄入水分过多或接受过多的静脉输液等。急性水中毒的发病急骤,颅内压增高可引起一系列神经、精神症状,如头痛、嗜睡、躁动、精神紊乱、定向能力失常、谵妄,甚至昏迷。慢性水中毒的有软弱无力、恶心、呕吐、嗜睡等。实验室检查可发现:红细胞计数、血红蛋白量、血细胞比容和血浆蛋白量均降低;血浆渗透压降低,以及红细胞平均容积增加和红细胞平均血红蛋白浓度降低。提示细胞内、外液量均增加。水中毒一经诊断,应立即停止水分摄入,还需用利尿药以促进水分的排出。
三、低钾血症
1.病因 长期进食不足;应用呋塞米、依他尼酸等利尿药,肾小管性酸中毒,急性肾衰竭的多尿期,以及盐皮质激素过多等;补液患者长期接受不含钾盐的液体或钾盐补充不足;呕吐、持续胃肠减压、肠瘘等;大量输注葡萄糖和胰岛素或代谢性与呼吸性碱中毒时。
2.临床表现 早期的临床表现是肌无力,先是四肢软弱无力,以后可延及躯干和呼吸肌,可致呼吸困难或窒息。患者有厌食、恶心、呕吐和腹胀、肠蠕动消失等肠麻痹表现。心脏受累主要表现为传导阻滞和节律异常。患者发生低钾性碱中毒,但尿却呈酸性(反常性酸性尿)。钾浓度低于3.5mmol/L有确诊意义。典型的心电图改变为早期出现T波降低、变平或倒置,随后出现ST段降低、QT间期延长和U波。
3.治疗原则 ①积极处理低血钾的病因;②补钾是采取总量控制,分次补给,边治疗边观察的治疗方法;③能口服者可口服钾剂补钾。④每升输液中含钾量不宜超过氯化钾3g,滴速控制在20mmol/小时以下;⑤补钾禁用静脉注射法;⑥如果患者伴有休克、少尿,应尽快恢复其血容量,待尿量超过40ml/小时后,再静脉补充钾。
四、高血钾
1.病因 进入体内(或血液内)的钾量太多,以及大量输入保存期较久的库血;肾排钾功能减退,应用保钾利尿药如螺内酯、氨苯蝶啶等;细胞内钾的移出,如溶血、组织损伤等。
2.诊断 临床表现如皮肤苍白、发冷、青紫、低血压,常伴有心动过缓或心律失常,严重高血钾可致心脏骤停。心电图改变早期改变为T波高而尖,QT间期延长,随后出现QRS增宽。确诊的依据是血钾超过5.5mmol/L。
3.治疗 高钾血症一经诊断,立即停用一切含钾的药物或溶液。输注碳酸氢钠溶液、葡萄糖溶液及胰岛素促使K+转入细胞内,或应用阳离子交换树脂促进从消化道排出,或应用透析降低血钾。静脉注射10%葡萄糖酸钙溶液有助于缓解K+对心肌的毒性作用。
五、代谢性酸中毒
1.病因 ①碱性物质丢失过多,如腹泻、各种消化道瘘等;②酸性物质过多,如休克致急性循环衰竭、组织缺氧、乳酸大量产生,糖尿病时产生酮体过多等;③肾功能不全,内生的H+不能排出体外。
2.临床表现 轻度代谢性酸中毒可无明显症状。重症患者可有疲乏、眩晕、嗜睡,可有感觉迟钝或烦躁。最突出的表现是呼吸变得深而快,呼出气带有酮味。患者面颊潮红,心率加快,血压常偏低。可出现腱反射减弱或消失、神志不清或昏迷。患者常可伴有缺水的症状。
3.诊断 血气分析可以明确诊断,血液pH和 明显下降。代偿期的血pH可在正常范围,但
明显下降。代偿期的血pH可在正常范围,但 、BE(碱剩余)和PaCO2均有一定程度的降低。
、BE(碱剩余)和PaCO2均有一定程度的降低。
4.治疗 病因治疗最为重要。在处理时主张宁酸勿碱,再辅以补充液体、纠正缺水,则较轻的代谢性酸中毒常可自行纠正,不必应用碱性药物。对血浆 低于15mmol/L和pH<7.2的重症酸中毒患者,应立即输液和用碱剂进行治疗,容易引起低钾血症,注意防治。
低于15mmol/L和pH<7.2的重症酸中毒患者,应立即输液和用碱剂进行治疗,容易引起低钾血症,注意防治。
六、代谢性碱中毒
1.病因 ①胃液丧失过多,如严重呕吐、长期胃肠减压等;②碱性物质摄入过多,如长期服碱性药物、大量库存血输注等;③低血钾症时钾从细胞内移至细胞外;④利尿药抑制近曲小管对Na+与Cl-的再吸收发生低氯性碱中毒。
2.临床表现 轻者无明显症状,重者有呼吸浅而慢,或精神神经方面的异常,可伴有低钾血症和缺水的临床表现。
3.诊断 血气分析可确诊及了解其严重程度。失代偿时,血液pH和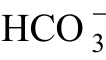 明显增高,PaCO2正常。代偿期血液pH可基本正常,但
明显增高,PaCO2正常。代偿期血液pH可基本正常,但 和BE(碱剩余)均有一定程度的增高。
和BE(碱剩余)均有一定程度的增高。
4.治疗 对轻、中度者应积极治疗原发疾病,一般不需特殊处理;对重度者应先补生理盐水。碱中毒时几乎都同时存在低钾血症,故需同时补给氯化钾。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















