一、再同步化治疗心力衰竭适应证
如其他临床医学技术一样,心脏再同步化治疗(CRT)用于心力衰竭适应证的划定随着循证医学证据的积累,经历了、也正在经历着逐步完善的曲折过程。自2002年ACC/AHA/NASPE指南将合并QRS时限延长的心力衰竭列为CRT置入的Ⅱa类适应证后,CRT置入的适应证经历了如下演变(表3-4-1)。
表3-4-1 欧美等国家心脏再同步化治疗(CRT)适应证的历史演变

(续 表)

在借鉴欧美等国家CRT-P/D指南的基础上,结合国情和相关循证医学证据,2013年中华医学会心电生理和起搏分会制定了《心脏再同步化治疗慢性心力衰竭的建议(2013年修订版)》,其中对各类适应证界定如下(表3-4-2)。
目前已知,CRT有效者主要是QRS≥150ms的患者,置入CRT后可能的效果除与QRS时限相关外,与基础心脏病的种类、性别、束支阻滞类型等相关(图3-4-1)。而有关心房颤动、窄QRS和非LBBB患者置入CRT的适应证仍有一些争议。
表3-4-2 各类适应证界定

二、三腔起搏器置入技巧
(一)手术处理
1.置入术前病人管理 术前积极纠正心功能状态,调节酸碱、电解质平衡,给予必要的缓解紧张焦虑等应激状态的心理辅导等。
2.置入术前手术入路的必要判断 根据术者经验和难易程度,建议遵循先左后右的原则,依次选取锁骨下静脉穿刺、头静脉、静内静脉穿刺等。术前应先观察患者前胸、颈部等处皮肤静脉情况,如有明显增粗、曲张表现,往往提示同侧锁骨下静脉的狭窄甚至闭塞。这样,在术中如果穿刺不顺利时,不要盲目反复穿刺而导致并发症,而应进行静脉造影,显示锁骨下静脉通畅情况,以减少并发症的发生。
3.置入术前对冠状静脉窦靶静脉的评估 术前通过无创手段如三维重建评估有无合适的冠状静脉(CS)靶血管,从而有希望避免一些不必要的术中尝试(图3-4-2)。
4.术中规范的置入过程 由于左心室导线的正确置入是CRT的基石,所以推荐在左心室导线定位成功后再置入右心房、右心室电极。

图3-4-1 CRT置入后效果的预测因素

图3-4-2 经三维重建的冠状静脉系统
AIV:前室间静脉,CS:冠状静脉窦,GCV:心大静脉,LMV:左边缘静脉,PIV:后室间静脉,PVLV:左心室后静脉
(二)CRT置入步骤和原则
1.锁骨下静脉穿刺和囊袋制作 这一步骤与普通起搏器置入相似,但由于CRT体积较大,为便于置入、减少围术期和远期并发症,囊袋制作应该较大,并充分止血。
2.置入左心室导线 经CS置入左心室电极至靶静脉是CRT最关键性的步骤,其主要操作步骤包括以下几项。
(1)冠状静脉窦插管:多应用心电生理检查的十极CS电极导管,在合适弯度长鞘的指引下,送入CS,并沿此电极将长鞘送入CS合适的深度。但在心脏显著扩大,CS开口变异等患者,可能会遇到极大的困难,甚至使置入手术就此终止。在这种情况下,根据个体化原则选择合适弯度和功能的导引鞘,或使用特殊的技术能增加CS电极置入成功率(图3-4-3)。
(2)冠状静脉窦及心脏静脉的逆行造影:在指引鞘送入CS内后,将造影导管(事先应检查球囊和用肝素冲洗造影管内腔)沿指引鞘送入CS。实施造影应包括如下步骤。①通过指引鞘管注入造影剂进行“冒烟”;②插入造影球囊超过指引鞘管头部2~3cm;③注入少量造影剂以确认无静脉夹层和CS大小;④球囊充气,缓慢注入造影剂;⑤不同体位下造影并保留图像;至少进行两个切面造影(AP,LAO,RAO);⑥放气并移去造影管。

图3-4-3 多种Attain Command系列(Medtronic)指引鞘
从制作工艺上的改善和提供多种形态以适应不同解剖特征的患者

图3-4-4 冠状静脉造影
A.CS解剖图、左心室电极往往选择在左心室后静脉或侧静脉;B.一例患者CS造影图像
造影过程中,指引鞘的位置可能对造影结果产生很大的影响,在兼顾长鞘的稳定性和分支静脉充分充盈的前提下,选择适当的指引鞘进入CS的深度。必要时,在不同的深度进行两次甚至多次造影(图3-4-4)。
(3)选择合适的心脏静脉和适当的左心室电极 通过造影显示CS分支静脉后,术者可根据分支冠状静脉与主干的成角和走行,以及靶静脉的大小,来选择合适的电极导线。以Attain电极导线系列(Medtronic公司)为例,对于显著成角或弯曲的较小口径的靶静脉,可能需要选用Attain OTW 4193型电极导线,而Attain OTW 4193型电极导线更适合于成角稍小而口径较大的靶静脉。在左心室电极的置入过程中,有时需要应用更为特殊的指引鞘——鞘中鞘,以适应靶静脉与CS解剖关系复杂的病例(图3-4-5)。
(4)左心室电极递送至靶静脉:电极递送方法包括应用Stylet或PTCA导丝。对于曲度较小的心脏静脉分支,其与冠状窦的成角不大,可应用Stylet进行递送。而曲度大的静脉分支和(或)与冠状窦的成角锐度大者,往往需要应用PTCA导线的导引方能使左心室电极成功递送至靶静脉内。推荐尽量将左心室导线置入至心脏侧后静脉、侧静脉或者超声心动图提示的激动最延迟的部位,而避免将左心室导线置于心尖部(图3-4-6)。
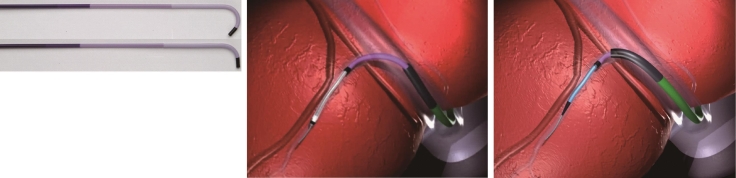
图3-4-5 应用6248型鞘中鞘(Medtronic)
更有利于置入靶静脉与CS主干成角显著的病例

图3-4-6 左心室电极送入靶静脉
选择好分支靶静脉后,将左心室电极置入其中
(5)导线参数的测量:导线到位后,按常规方法进行起搏阈值、阻抗和感知性能的测试,并以5~10V起搏,观察是否有膈肌刺激。合适的左心室电极参数要求如下。起搏阈值≤3.5V,或比起搏器的最大输出电压<2V,且不引起膈肌刺激;阻抗300~1000欧姆(可有30%的波动)。
左心室导线放置完毕后,以合适硬度的导丝插入导线内腔做必要的支撑,暂不拔除导引长鞘,并对穿刺点以外的长鞘及电极尾端做充分的固定,以防左心室电极脱出。并建议留取最终的X线影像,以便于比对。
3.右心房和右心室电极导线的置入 此步骤与普通起搏器置入过程相仿。
4.退出指引鞘管 此过程易于使已置入左心室电极移位,甚至脱出,需要术者和第一助手良好的配合。具体步骤包括撤除电极导线体内的导丝,并将stylet插入电极体到CS中部,撤除止血阀,再将指引鞘管头端退出CS,随后,将左心室电极导线嵌入匹配的切开刀的2个刀槽内,随后沿刀刃匀速外拉指引鞘,最后移除Stylet(图3-4-7)。
在退出指引鞘管后,重新进行X线影像的比对,和电极参数的测量。如影像和参数无变化,可于穿刺处以缝线固定电极。并对囊袋进行进一步的止血和冲洗。
5.连接电极导线与脉冲发生器 由于导线数量较多,应小心谨慎的避免将导线接错。连接好导线并再次确定无误后,将其放入囊袋,充分调整,使其处于合适的位置,避免引起囊袋的张力。
6.缝合囊袋 与普通起搏器相似。
7.CRT参数的设置 对于有ICD功能的CRT,可在关闭囊袋后进行抗心动过速和除颤功能参数的设定。
三、再同步化治疗除颤器(CRTD)
再同步化治疗除颤器(CRTD)是心脏再同步化治疗(CRT)和置入式心脏复律除颤器(ICD)的结合。由于心力衰竭患者同时合并的高的恶性心律失常易致死亡,所以置入CRTD除了能改善心功能不全外,在发生恶性心律失常时,能以预设的程序进行抗心动过速起搏(ATP功能)、低能量转复、和高能量除颤,以及时终止危及生命的心律失常,最大限度的改善慢性心功能不全患者的预后。因此,在国内外指南和临床实践中,在适合CRT置入时,如果患者各方面情况许可,或有恶性心律失常的证据时,应选用带有ICD功能的CRT。然而由于更高的费用、更大体积和更多的并发症等因素的限制,临床上应用CRTD时仍应用个体化的慎重考虑。

图3-4-7 正确使用切开刀
将左心室电极导线嵌入匹配的切开刀的2个刀槽内,随后沿刀刃匀速外拉指引鞘,最后移除Stylet
(郭红阳 单兆亮)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















