1.用药原则和注意事项 肾功能不全儿童药物的排泄缓慢,造成药物的半衰期延长,增加药物的毒性,而且药物代谢也会发生改变。肾脏病患者常有低蛋白血症,药物与蛋白结合的量减少,游离部分增加,血浆中药物浓度增高。进行药物治疗时,应注意选择品种和剂量,避免同时使用对肾有毒性的药物。用药时应注意:
(1)根据药物特点选择品种:药物引起肾损害的因素很多,在应用中可按照药物的有效成分由肾排出的百分率来估计药物的肾毒性。凡药物有效成分由肾排出<15%者,一般认为无害,如红霉素、林可霉素等。由肾排出>50%者的药物可分为两大类:一类认为肾毒性较小,如青霉素类和多数头孢菌素类;另一类可导致肾损害,如氨基糖苷类和万古霉素等,如肾功能不全时,应严格控制。
肾功能衰竭时使用抗菌药应注意,氨基糖苷类如链霉素、多黏菌素、万古霉素、庆大霉素、卡那霉素等主要通过肾排泄,对肾毒性较大,应调整剂量或监测血药浓度,必要时选择其他药物替代。
青霉素类、头孢菌素类、林可霉素和异烟肼等药物虽然通过肾排泄,但毒性较小,可酌情调整剂量,一般无须测定血药浓度。
磺胺二甲嘧啶和磺胺甲基异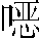 唑等药物虽由肾排泄,也可完全通过肾外排泄,在肾功能损害的情况下,消除率并不降低,其用量不必调整。但少数慢性肾衰竭患者除外;萘啶酸在体内迅速代谢,其代谢物虽在体内积蓄但不显毒性。
唑等药物虽由肾排泄,也可完全通过肾外排泄,在肾功能损害的情况下,消除率并不降低,其用量不必调整。但少数慢性肾衰竭患者除外;萘啶酸在体内迅速代谢,其代谢物虽在体内积蓄但不显毒性。
(2)根据患儿肾功能损害程度调整用药剂量:肾功能可分为正常、轻度损害、中度损害、较重损害、严重损害等五类,也有人按肌酐清除率的大小分类,即将肾功能损害程度分为轻度、中度、重度。临床上有浓缩尿者,如尿比重为1.01,且在临床上有脱水现象时,提示有肾衰竭。不同程度的肾损害引起药物排泄的改变不同,应根据个体情况调整或递减药量,改变治疗方案,从而使药物既能有效地治疗疾病,又可避免肾病变加重。
一般认为,肌酐清除率是测定肾功能的可靠方法,而且与药物在血清内的消除半衰期呈反比关系。例如某一主要由肾排泄的药物,其肌酐清除率正常时,药物半衰期为1h;当肾功能减退,肌酐清除率为正常人的50%时,则药物半衰期为2h;肌酐清除率若为正常人的25%时,则药物的半衰期可长达4h。因此,当肌酐清除率低于正常的25%时,则应该调整治疗方案。
2.肾功能不全时不宜使用或慎用的部分药物 四环素类可诱发肾损害,甚至造成严重的尿毒症;氯霉素的代谢产物有蓄积,对肾脏有损害。呋喃妥因治疗尿路感染的作用是依赖药物在尿液中的浓度,而在肾衰竭时排出量极少,肾功能不全患儿不宜使用。
扑米酮、左旋多巴、普鲁卡因胺、盐酸美加明、麦角胺、苄氟噻嗪、孟德立胺、磺胺嘧啶、新霉素、氨硫脲、柔红霉素、谷氨酸钠、氯化铵、喷托铵(安血定)、双香豆素、右旋糖酐铁注射液、羧甲淀粉(代血浆)、汞利尿药、羟萘苄芬宁(灭虫宁)、丙磺舒、杆菌肽、紫霉素、二甲双胍、依地酸钙钠等药物在肾衰竭时应忌用。苯巴比妥、氯氮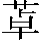 、甲芬那酸(甲灭酸)、氯化钾、泛影葡胺、碘化钠、氟尿嘧啶、苯丙酸诺龙、氨苯砜、吲哚美辛(消炎痛)等药物应慎用。
、甲芬那酸(甲灭酸)、氯化钾、泛影葡胺、碘化钠、氟尿嘧啶、苯丙酸诺龙、氨苯砜、吲哚美辛(消炎痛)等药物应慎用。
3.透析患儿的用药 终末期肾衰竭患儿需进行透析治疗时,应考虑透析对药物剂量的影响。透析时药物的血浆清除率=肾清除率+非肾清除率+透析清除率。
透析清除率对整个药物清除的附加作用是很小的,但当剩余肾清除率与非肾清除率<150ml/min时,透析清除才有意义。药物可透析部分与血浆蛋白结合程度成反比,高血浆蛋白结合率的药物不能或极少为透析排出,只有与血浆蛋白结合很少的药物才有较多的透析排出。另外,从血液透析讲,它对药物排出的影响是间歇性的,只有透析时才有药物的透出,而在较长的间歇期则无药物的透析排出。故对于半衰期短的药物,其剂量与正常肾功能者类同,只需在透析结束后给药;当半衰期大于24h的药物,则需要在每次透析后调整剂量。
需要调整剂量时应注意透析间歇期药物的消除量、透析时药物的损失等因素。了解透析时药物排出总量及透析时的药物排出量,根据临床疗效和不良反应及血浆可允许浓度波动的范围,决定透析后是否加量,一般调整的剂量不超过血透析时的排出量。
长期腹膜透析的患者,药物消除极缓慢,对其剂量的调节可参照清除率为10ml/min时,按照肾衰竭的给药方法设计。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















