84.何谓腺样体肥大?
腺样体也叫咽扁桃体或增殖体,位于鼻咽顶部与咽后壁交界处,即鼻腔后面,咽部上方,外观呈半个剥皮橘子,表面不平,有5~6条纵行沟隙,居中的沟隙最深,形成中央隐窝。传统的观点认为,腺样体在出生以后随着年龄的增长而逐渐长大,3~6岁为增殖的旺盛期,青春期以后逐渐萎缩。但是现在发现,成人也可以有腺样体肥大,据有关资料介绍,成年人腺样体残存率在2.5%,成年人腺样体肥大与打鼾有关。
要判断腺样体的大小,目前主要有拍摄鼻咽侧位X线或CT片及鼻咽镜检查。在腺样体CT矢状位片上,以腺样体最突出点至斜坡顶点的垂直距离为腺样体厚度A线,硬腭后端至斜坡顶点的距离为鼻咽部宽度N线,然后计算A和N之比,若A/N比值<0.6,属于正常体积;若0.61~0.71,则属于中度肥大;若≥0.71,属高度肥大。鼻内镜下判断腺样体占据后鼻孔截面积的比例,若腺样体占据后鼻孔截面积的比例<50%,为腺样体正常大小;若为50%~75%,则为腺样体中度肥大;若>75%,为腺样体高度肥大。由于后鼻孔的截面积大小受到软腭运动的影响,故应该嘱患者用鼻呼吸使软腭处于正常生理位置。
腺样体肥大诊断依据:腺样体A/N比值≥0.71(鼻咽侧位X片腺样体测量)或腺样体占据后鼻孔截面积的比例>75%,并同时具备下列条件之一者,可诊断为病理性腺样体肥大。①反复上呼吸道急性感染;②顽固性慢性鼻窦炎,或频繁急性发作;③药物治疗无效或反复发作的分泌性中耳炎;④睡眠不安宁,易醒,张口呼吸和打鼾;⑤出现腺样体面容。
在平卧位鼻咽镜窥视下,腺样体堵塞后鼻孔的程度25%为Ⅰ度,见图4-4;26%~50%为Ⅱ度,见图4-5;51%~75%为Ⅲ度,见图4-6;76%~100%为Ⅳ度,见图4-7。腺样体堵塞后鼻孔达Ⅲ度或Ⅳ度,伴有临床症状时即可诊断为腺样体肥大。

图4-4 Ⅰ度

图4-5 Ⅱ度

图4-6 Ⅲ度

图4-7 Ⅳ度
85.腺样体肥大会出现哪些问题?
腺样体肥大可引起耳、鼻、咽、喉及全身症状。
(1)耳部症状:咽鼓管咽口受阻,将并发分泌性中耳炎,导致听力减退和耳鸣,有时可引起化脓性中耳炎。
(2)鼻部症状:常并发鼻炎、鼻窦炎、有鼻塞及流涕等症状。说话时带闭塞性鼻音,睡觉时发出鼾声。
(3)咽、喉及下呼吸道症状:分泌物刺激呼吸道黏膜,常引起阵咳,易并发气管炎。
(4)长期张口呼吸,影响面骨发育,出现所谓“腺样体面容”(adenoid face),即面部表现为上颌骨变长,腭骨高拱,牙列不齐,上切牙突出,唇厚,眼神呆滞,缺乏表情等。
(5)全身症状:主要为慢性中毒及反射性神经症状。表现为营养发育不良、反应迟钝、注意力不集中、夜惊、磨牙、遗尿等症状。
86.腺样体切除术的方法有哪些?
世界上第一位施行腺样体切除术的人是Wilhelm Meyer(1824-1895),1867年10月26日,Meyer的诊所来了一位20岁的农村妇女,患者主诉听力减退和鼻塞。检查室发现患者的鼻咽部堵着一块柔软、海绵状组织。为了解除患者的症状,Meyer研制了一个环形刀,经口腔插入鼻咽部,切除了异常组织,患者恢复了正常呼吸。
传统的腺样体刮除术,是盲目操作,不仅不能保证刮除干净,还有可能损伤咽鼓管开口。这种术式虽处于淘汰趋势,但是仍有不少基层医院在开展此术式。鼻内镜下的腺样体切除术,优点是视野清楚,对腺样体切除彻底,而且,能够很好地保护咽鼓管开口。目前,鼻内镜下的腺样体切除术则可以选择使用等离子射频消融或动力系统切削腺样体。
87.腺样体切除术后出血的原因及处理措施有哪些?
术后出血是腺样体切除最主要的并发症。一旦发生将给医生的工作带来很大的被动,给患儿和家长带来不良的心理阴影。Windfuhr等总结7785例腺样体切除术,有17例术后出血,出血率为0.21%,其中85%为原发性出血。Prim等报道的1516例患儿中有13例术后出血,出血率为0.85%。潘宏光等回顾性分析了2078例腺样体切除术患儿资料,有10例术后出血,发生率为0.48%。
常见出血部位有鼻咽顶、鼻咽中间及鼻咽创面下缘。出血原因有术中切除的正常黏膜和纤维组织过多,导致创面太深或累及周围正常组织;凝血系统异常;术中止血不充分;创面感染等。术后一旦发现鼻咽部活动性出血或经前鼻孔流出鲜血,在全身应用止血药或局部用血管收缩药无效后,应及时、果断采取后鼻孔填塞或在全身麻醉下手术止血。
88.如何改善腺样体面容?
腺样体面容表现为腭盖高拱、上牙弓狭窄、后牙反 或对
或对 、切牙长期萌出不足、面型狭长,外观有捏缩感,窄鼻、小口,牙近远中宽度相对大。可以通过扩弓、
、切牙长期萌出不足、面型狭长,外观有捏缩感,窄鼻、小口,牙近远中宽度相对大。可以通过扩弓、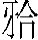 垫矫治器,腮托颊翼综合治疗,可以向外扩展面骨框架,引起成骨反应,颌骨和牙弓可发生自发的扩展,使面型变得丰满圆润。
垫矫治器,腮托颊翼综合治疗,可以向外扩展面骨框架,引起成骨反应,颌骨和牙弓可发生自发的扩展,使面型变得丰满圆润。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。

















