患者女性,52岁,2d前下午3:00无任何诱因突然发生头晕、心悸、出汗、不能直立。急查血糖为1.1mmol/L,血压90/60mm Hg。追问病史患者既往20余年尿糖为(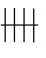 ~
~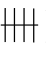 ),患者27岁时孕期发现尿糖阳性,但血糖至今不高,未做任何治疗,从未发生低血糖症状。多次超声及CT检查均未发现异常,笔者超声显像检查显示肝、胆、胰、脾未见异常,双肾形态大小正常,表面光滑,肾实质回声略高,肾皮质髓质比例正常,肾盂肾盏不扩张。超声提示双肾轻度弥漫性病变(结合临床和病史考虑患者为低血糖昏迷-先天性肾性糖尿)。
),患者27岁时孕期发现尿糖阳性,但血糖至今不高,未做任何治疗,从未发生低血糖症状。多次超声及CT检查均未发现异常,笔者超声显像检查显示肝、胆、胰、脾未见异常,双肾形态大小正常,表面光滑,肾实质回声略高,肾皮质髓质比例正常,肾盂肾盏不扩张。超声提示双肾轻度弥漫性病变(结合临床和病史考虑患者为低血糖昏迷-先天性肾性糖尿)。
【讨论】 原发性肾性糖尿(primary renal glucosuria)系肾小管疾病,为近端肾小管对于葡萄糖再吸收功能障碍而引发的疾病,又称为家族性肾性糖尿(familial renal glucosuria)或良性糖尿(benign glucosuria)。本病为常染色体显性遗传性疾病,发病可能与下列因素有关:①近端肾小管面积减少,其与肾小球滤过面积相比比率下降(肾小球与肾小管功能失衡);②肾小管细胞对葡萄糖的运转有器质性或功能性的缺陷;③肾小管细胞内对不同浓度的葡萄糖储运功能减低;④肾小管细胞的细胞膜对葡萄糖的渗透性减低;⑤肾小管转运葡萄糖的细胞载体对葡萄糖的亲和力下降。
本病病理形态学检查未发现明显异常表现。近年来有研究报道,在近端肾小管上皮细胞有空泡变性,糖原染色物质阳性反应物聚集,线粒体溶解。
原发性肾性糖尿甚为少见,其发病率据Joslin统计在5万名糖尿病的病人中仅有94例为本病。国内仅见少数病例报道。本病临床表现为:①持续糖尿,轻症者仅在饭后出现糖尿,重者空腹也有糖尿,尿糖量为轻至中度,一般24h尿糖<30g,亦有较高者,可达100g以上。②婴儿期即可发病,多无临床表现,也不影响生长发育。虽终生不愈,但不影响健康和寿命。③空腹血糖和糖耐量试验均正常,尚未发现有转变为代谢性糖尿病;亦可出现酮症,但与糖尿病酮症不同,多为饥饿性。因此,本病酮症多发生在空腹,而不是在餐后。④多有家族史,大多为常染色体显性遗传,重型为同型合子,轻型为异性合子,亦有隐性遗传的报道。
根据糖滴定曲线将原发性肾性糖尿分为两种类型。①A型:肾糖阈值与肾小管最大葡萄糖重吸收能力(TMG)均减低,为真性尿糖,其常合并有其他肾小管传输功能缺陷(如Fanconi综合征)。②B型:肾糖阈值降低,但TMG正常,为假性肾性糖尿,又称孤立性肾性糖尿(isolated renal glucosuria)。另有学者提出第三类型,为疲劳性回吸收型,即在增加糖负荷的情况下,肾小管的回吸收糖量呈进行性下降。
本病因无明显临床症状,大多在查体中或根据家族史追踪发现。根据上述临床表现和家族史诊断并无困难。有时需与下列疾病鉴别。①糖尿病:两者鉴别非常重要,特别是糖尿病病人伴有肾糖阈值降低者(可占糖尿病病人的1/3)。因为两种疾病的治疗方法完全不同,其鉴别可通过测定血糖、尿糖及糖耐量试验。②其他糖尿:如戊糖尿(pentosuria)为常染色体隐性遗传疾病,Bial反应阳性;果糖尿(fructosuria)为特发性或遗传性不耐受性果糖症;Selivanoff反应阳性;乳糖尿(lactosuria),半乳糖尿(galactosuria)及甘露庚糖尿(manoheptulosuria)等,可以用纸上层析法进行鉴别。
慢性肾小球肾炎、肾盂肾炎、多发性骨髓瘤、Fanconi综合征及妊娠等均可以发生糖尿,因原发病明确,鉴别诊断多无困难。
除此之外还应鉴别神经性糖尿、药物性糖尿和饮食性糖尿。神经性糖尿是因患者患有脑血管意外、肿瘤、颅骨骨折、脑炎、癫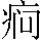 等疾病,会改变神经及内分泌的调节,使肝内储存的糖原分解、血糖增高而引起糖尿。药物性糖尿是由于长期使用肾上腺皮质激素、脑垂体后叶激素、咖啡因及苯丙胺类药物会使血糖增高而造成糖尿。还有些药物如吗啡、水杨酸类、水合氯醛、氨基比林、对氨苯甲酸及大量枸橼酸等,可使尿糖出现假阳性结果。在甲状腺功能亢进症、自主神经功能紊乱时,食物中的糖在胃肠道吸收过快,进餐后出现暂时性的血糖增高而使尿糖增高。长期饥饿的人突然饱餐一顿,可因胰岛素的分泌功能相对低下而产生糖尿,此为饮食性糖尿。
等疾病,会改变神经及内分泌的调节,使肝内储存的糖原分解、血糖增高而引起糖尿。药物性糖尿是由于长期使用肾上腺皮质激素、脑垂体后叶激素、咖啡因及苯丙胺类药物会使血糖增高而造成糖尿。还有些药物如吗啡、水杨酸类、水合氯醛、氨基比林、对氨苯甲酸及大量枸橼酸等,可使尿糖出现假阳性结果。在甲状腺功能亢进症、自主神经功能紊乱时,食物中的糖在胃肠道吸收过快,进餐后出现暂时性的血糖增高而使尿糖增高。长期饥饿的人突然饱餐一顿,可因胰岛素的分泌功能相对低下而产生糖尿,此为饮食性糖尿。
另有肢端肥大症、嗜铬细胞瘤、皮质醇增多症以及严重的肝疾病患者也可出现继发性尿糖。
超声显像图像见第132例附图1。
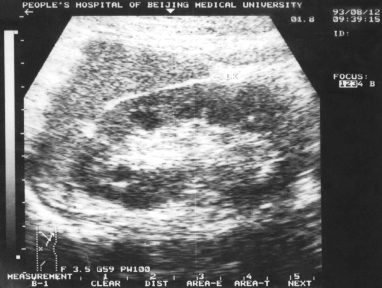
第132例附图1 先天性肾性糖尿(肾无异常改变)
(富 玮)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















