第三节 枢椎齿状突骨折
一、受伤机制
齿状突骨折由剪性暴力造成。无移位的齿状突骨折在早期容易漏诊。骨折移位者伴随寰枢关节脱位。向前脱位远多于向后脱位。
二、临床分型
其预后和骨折类型有关。Anderson把齿状突骨折分为三型:I型为齿状突尖部骨折,较少见。骨折线常为斜形,是齿突尖韧带或翼状韧带附着部位的撕脱性骨折。纵然不发生骨性愈合也不会影响寰枢椎的稳定性。II型为齿状突腰部骨折,即齿状突与枢椎椎体交界处的骨折,X线照片上可以见到其骨折线高于寰枢关节面,为最多见的类型,其不愈合率高达36%(有报告高达62.8%)。III型为齿状突基底部骨折,其骨折线经过枢椎椎体,非手术治疗可获90%的愈合率(图4-3-1)。
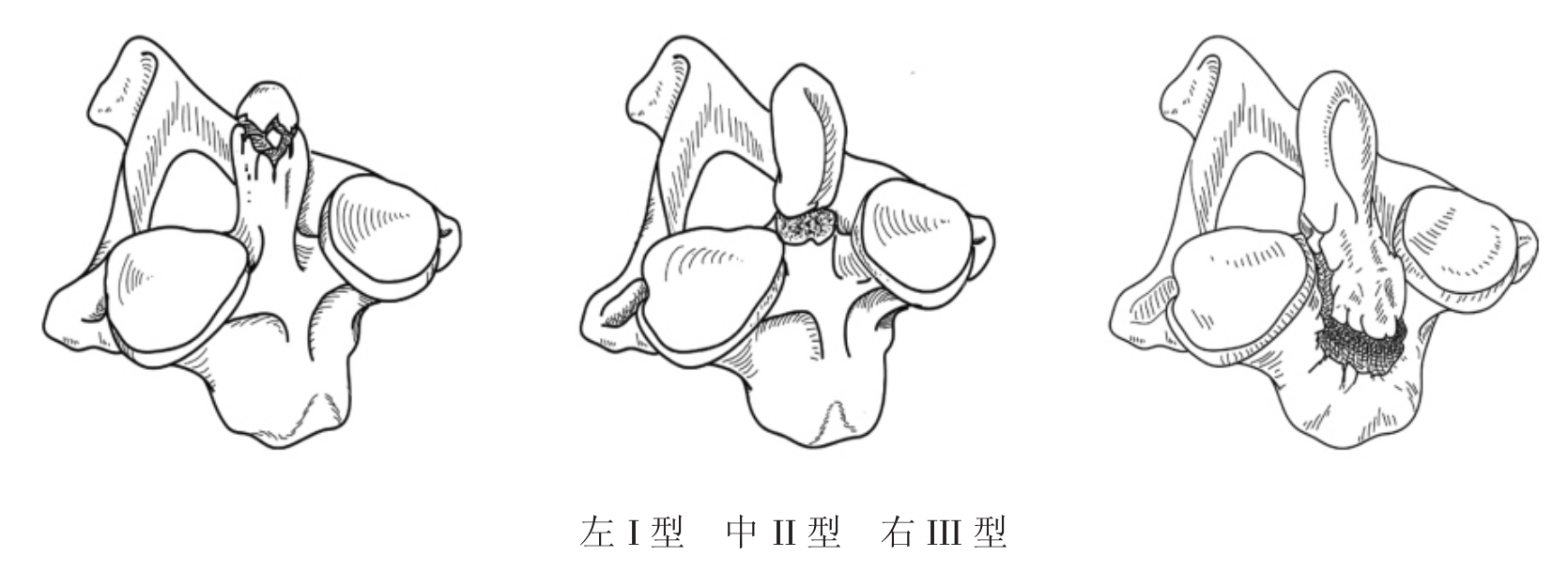
图4-3-1 Anderson齿突骨折分型
治疗原则:无移位的齿状突骨折可采用头颈胸石膏固定。骨折移位者宜立即采用颅骨牵引复位,牵引重量4~5kg,前脱位者采用过伸位,后脱位者采用微屈位;3周后包头颈胸石膏。
II型骨折有其特殊性,因其不愈合率高,不少作者主张早期行寰枢椎融合术。若采用非手术治疗亦应在伤后6个月摄屈伸位X线照片(极度屈曲和极度伸展时的侧位照片各一张),发现寰枢椎间不稳定则亦应行寰枢椎融合术,以免脱位进行性加重而致脊髓受压。
三、治疗进展
对于大多数的新鲜齿状突骨折,多数可行前路齿状突骨折螺钉固定术。手术治疗的目的是恢复解剖序列并对骨折处加压固定,促进骨折愈合;保留寰枢关节的运动;早期功能锻炼。其相对适应证为任何Anderson和D’Alonzo分型II型骨折。其绝对适应证为II型骨折有下列情况者:分离移位超过4mm;成角超过10°;年龄超过40岁;后方移位;多发伤;不愈合。当然,对于一些患者存在如下禁忌证,如:闭合复位失败;严重的骨质疏松;慢性阻塞性肺疾患造成胸廓阻挡;颈胸段后突畸形;骨折块过小;斜形骨折(前下到后上)没有支撑钢板;齿状小骨;不能伸颈,椎管狭窄或者颈部活动受限。
对于在寰枢关节脱位不能整复且脊髓受压症状严重时,经口腔途径齿状突切除术可能是唯一可考虑的治疗方法,但其操作困难,危险性大。主要适应于难以整复的寰枢关节脱位或齿状突骨折脱位,确证齿状突移位是造成脊髓高位受压原因时,可行齿状突切除术,以达到脊髓前方减压的目的。可以同时行前路寰枢关节植骨融合术,但其感染的可能性大,植骨块也可能失落或吸收。因此,前方减压后常需再作后路融合术。
枢椎齿状突陈旧性骨折合并脱位造成脊髓前方受压,牵引难以复位者,如寰枢关节向后脱位时骨折的枢椎齿状突从腹侧压迫脊髓,如陈旧性齿状突骨折合并寰枢关节向前脱位时枢椎椎体后上缘从前方导致脊髓腹侧受压。此时必须切除前方致压物,才能使脊髓减压彻底。目前多行经枕颈后外侧途径齿状突切除术。
四、手术要点与疗效评价
(一)齿状突骨折螺钉固定术
1.术前准备所有患者术前均应行颅骨牵引或Halo架固定。牵引的目的在于维持颈椎的稳定性,避免继发性脊髓损伤,同时对有移位的患者起复位作用。定时床旁拍片,了解骨折复位的情况,确定手术时机。
2.手术方法
(1)体位:仰卧位,肩部及后颈部垫高,使颈椎后伸,并维持颅骨牵引。如有需要,挤压胸廓前后径以利于克氏针和螺钉的安放。
(2)麻醉:局麻或全身麻醉。对于能配合手术的患者可选择局麻。术前向患者交代清楚术中的注意事项,多可顺利完成手术。
(3)手术步骤:于环甲软骨关节水平作横切口,切开皮肤及颈阔肌,于颈阔肌下作较大范围的分离,以利于充分牵拉软组织。沿颈动脉鞘的内侧缘分开颈深筋膜,用颈椎板状拉钩将颈动脉鞘牵向外侧,将气管、食管及条状肌肉牵向内侧。此时要避免损伤喉上神经,甲状腺上动脉有时对于手术操作有影响,可予以结扎切断。将牵开器插入寰椎前弓的前方,显露颈2~4椎体的颈前筋膜,以电凝烧灼椎前筋膜及颈长肌的中线缘并剥离颈前筋膜,C臂X线机定位后,以骨刀切除颈3椎体的前上缘,咬除部分椎间盘的纤维环,在单臂或双臂X线机透视下打入导针5mm后,C臂X线机透视前后位,观察导针是否在齿状突冠状面的中轴上,见方向正确后将C臂X线机调整为侧位,校正导针的前后方向后继续将其打入齿状突的顶端,分别以中空钻头、中空丝锥沿导针钻入,造螺纹槽。选择适当长度的中空松质骨螺钉,沿导针拧入(图4-3-2),进行唤醒试验,让患者活动四肢。前后及侧位透视螺钉位置良好后关闭伤口。伤口内放置引流管。
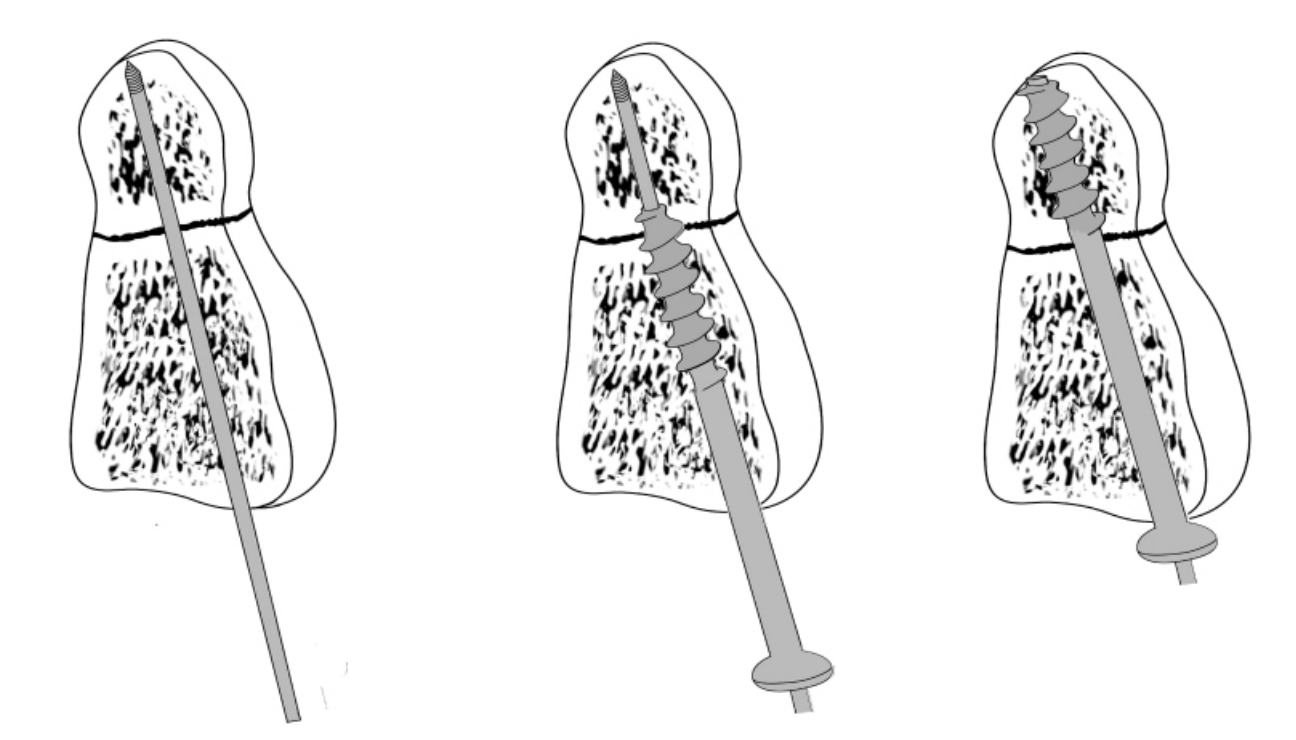
图4-3-2 齿突中空螺钉固定术
为了较好地控制旋转,可采用两枚螺钉固定,在枢椎体尾部前面,离开正中2~3mm的地方插入1.5mm的克氏针;沿着脊柱纵轴的方向,在C型臂机监测下(同时监测正位和侧位)向头端平行插入克氏针,到达齿状突头端后缘的皮质;使用同样技术沿着平行方向拧入第二枚克氏针;拧入空心螺钉,使得螺纹超过骨折线,或者取出一枚克氏针,按照设计拧入拉力螺钉;在对侧重复同样的操作。
对齿状突骨折不愈合的患者,将小刮匙伸入骨折不愈合处,清除前方纤维组织,如有可能,按照前述使用两枚螺钉固定,从C3椎体前方取少量松质骨,植于不愈合处。
3.疗效评价本手术为直接修复骨折,恢复脊柱的骨性解剖,并保留寰枢椎间活动和获得术后的即刻稳定,骨折愈合率高。避免了术后佩戴头环背心,可早期进行功能锻炼。术前依据CT选择使用单枚螺钉还是两枚螺钉;单枚螺钉提供的生物力学强度相当于完整齿状突的一半,而两枚螺钉可以提供更好的抗旋转能力。前方入路比后方入路损伤小,可用于伴有C1后弓骨折的患者,总的花费较低。
但此手术技术要求高,需要两个平面的X线透视设备。术后可发生螺钉松动和脱出,骨折畸形愈合或不愈合。术中要使用机C臂X线动态观察,确保克氏针和螺钉的正确走向,防止螺钉将克氏针顶入过深。
(二)经口腔途径齿状突切除术
1.手术方法
(1)体位:病员仰卧,头放在特制头架上,使手术者能取坐位,有足够安放下肢的位置,并能从上方俯视病员面部。
(2)显露:经每一侧鼻孔各插入一条红橡皮尿管,都缝在悬雍垂上。向外牵引尿管就可把悬雍垂和软腭拉入鼻咽部而离开手术区。将两条尿管在鼻外固定,但不要造成鼻软骨压伤。张开口腔,放入McGarver自持开口器。口咽部用Betadine或碘酊消毒。用食指经口腔,在咽后壁扪到寰椎前结节。以此为中心作咽后壁的纵切口,电凝止血时不要造成组织坏死。用骨膜剥离器在椎体前方分离,双侧软组织作缝线牵引。
(3)切除齿状突:此时安上手术显微镜,以下步骤在显微镜下操作。用高速电钻切除齿状突及其与枢椎椎体交界部,最好采用金刚钻钻头,逐渐除去骨质,直到接近后纵韧带(若先切除寰椎前弓,更易看清齿状突)。继之,用锐利的刮匙除去齿状突和椎体后壁骨质,使后纵韧带能够向前膨出,就达到了减压目的。如果后纵韧带瘢痕化或钙化,不能向前膨出者,需切除后纵韧带并显露硬脊膜(图4-3-3)。
2.术中监测:手术既要达到彻底减压又要避免损伤脊髓,因此需作术中监测。方法如下:①在切除齿状突和枢椎椎体上部达到一定深度时,在骨质切除区放置浸泡造影剂的海绵,作X线侧位照片了解减压是否适当,根据需要可作数次照片;②使用体感诱发电位(SEP)监测,在减压彻底后可见到SEP的波幅增高和潜伏期缩短。
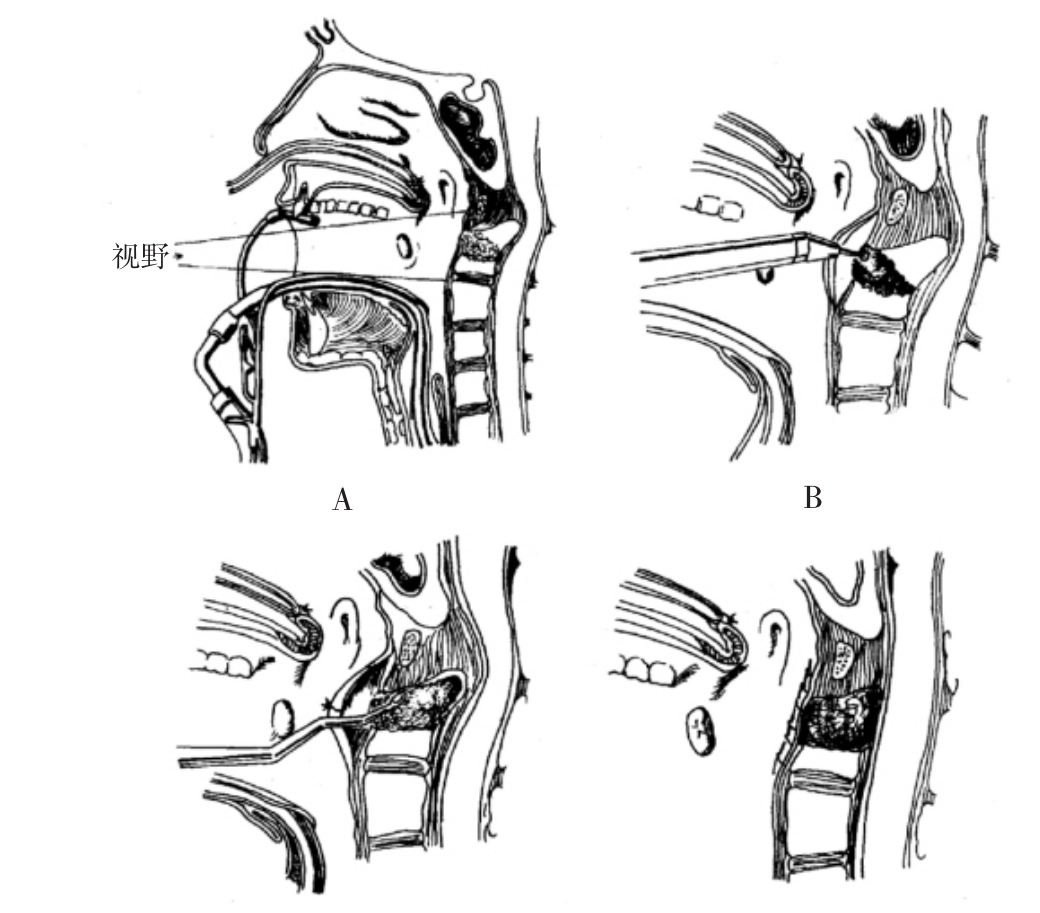
图4-3-3 经口腔途径齿状突切除术
(三)经枕颈后外侧途径齿状突切除术
1.手术方法
(1)麻醉:气管插管全身麻醉。
(2)体位:患者侧卧位并向腹侧倾斜10°~15°。神经症状较重一侧在上方为宜。以头圈垫枕。如患者合并寰枢关节脱位,术前试行过颅骨牵引复位者,术中仍继续维持颅骨牵引,以保持术中枕颈部的相对稳定。
(3)切口:从乳突至枕外粗隆作水平连线,在该线中点向下作一纵形垂直线,长约10~15cm。如需作枕颈植骨融合,暴露枕外粗隆,可将切口上段向粗隆方向延长呈“L”形(图4-3-4A)。
(4)显露:枕颈区为连接头颅和颈椎的重要解剖部位,由于该部肌肉丰富,在显露时必须谙熟解剖特点,尤其在病理条件下,必须通过术前对影像学征象充分研究,术中才能准确无误地显露(图4-3-4)。小脑、延脑和脊髓交界部,在先天性畸形和损伤后,其形态和位置及骨性结构同步发生变化。在施行显露时,务必保持操作动作轻柔和准确。此手术入路区内重要的相关解剖结构有:枕颈后部的肌群、枕大神经和枕小神经、C1~C2神经根等,而最重要的结构为椎动脉。血管从C2横突孔出来后向上进入C1横突孔,再从该孔上口出来绕过寰椎侧块的上关节凹后方穿过硬脑膜进入颅内。
切开皮肤皮下组织后,在胸锁乳突肌后缘和斜方肌之间分别切断头颈夹肌、头半棘肌,头后大小直肌和头上下斜肌,并用双极电凝止血。用骨膜剥离器锐性剥离枕后部和C1、C2、C3椎板骨膜向前至C1、C2和C2、C3关节的后外侧部。可见枕寰区硬脊膜的侧方和其间向上行走的椎动脉,该动脉搏动明显,极易辨认。并可见走向前外侧的C1~C2神经根。然后切断C1~C2棘突上附着的肌肉,并向对侧椎板及枕骨作骨膜下锐性剥离,至此可充分显露枕外粗隆、枕骨大孔、颅底的后外侧部分、寰椎后弓和C2~C3棘突及对侧椎板。
(5)枕骨大孔及寰椎后弓切除:对枕骨大孔狭窄、后缘陷入者,先用开颅钻在颅底后外侧部钻孔,再用尖嘴咬骨钳向枕骨大孔方向切除枕骨大孔后缘及寰椎后弓。如寰枕膜增厚呈索带状压迫脊髓,可将增厚的硬脊膜切开减压。或将增厚的硬脊膜切开呈筛状,而不切破蛛网膜,这样既可达到减压目的,又可避免脑脊液漏发生。其骨质切除范围可只切除枕骨大孔周围部分和寰椎后弓。
(6)齿状突切除:先将手术侧寰椎后弓向前切除至横突后方,从C2椎板由后向前剥离。可见C2横突孔出来的椎动脉向上行走及枕寰区硬脊膜侧方。用神经拉钩将硬脊膜轻轻向后牵开,即可显露出C2椎体和齿状突之后外侧方及颅底斜坡。用直径4mm无极变速球形磨钻逐步向对侧磨削齿状突直到完全切除,使枕寰区脊髓前后方充分减压。如无寰枢关节脱位的齿状突过长者,可只磨掉突入颅内部分的齿状突上部,这样可仍然保留寰枢关节的稳定性。
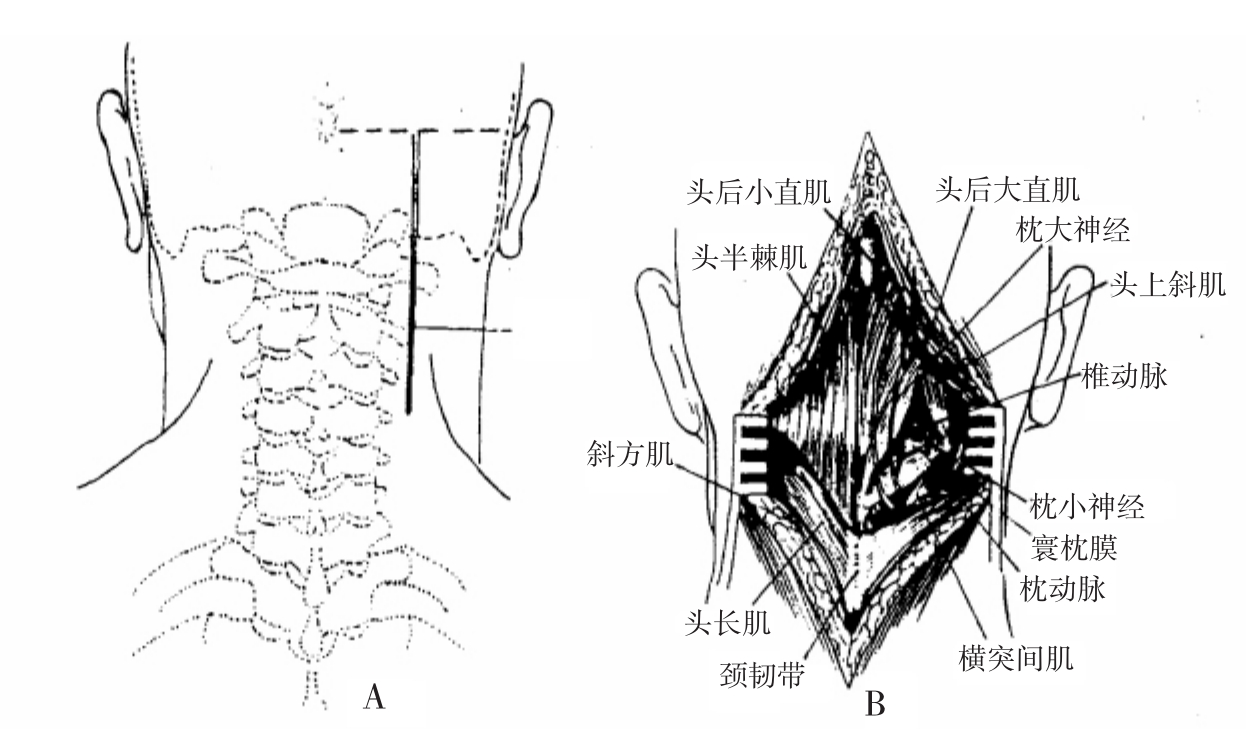
图4-3-4 皮肤切口及深层结构
(7)重建枕颈区稳定性:对合并枕颈区不稳定者(寰枢关节脱位),由于手术切除了齿状突及齿横韧带,原已不稳定的寰枢关节更加不稳定,因此,在前后方减压的基础上可一期按常规取大块髂骨行枕颈植骨钢丝内固定融合。切口内常规放置血浆引流管一根,逐层缝合切口各层。
2.术中注意事项
(1)在磨切齿状突前应注意仔细进行椎管前静脉丛止血,该静脉丛是此手术中的主要出血原因。
(2)术中切除齿状突时应稳定磨钻,尤其是磨切靠近硬脊膜的齿状突部分更应轻柔,不得有失。
(3)术中麻醉应保持患者能自主呼吸,如发现患者呼吸频率低于7~8次/分或明显改变,应立即停止操作。
(四)术后处理
术后应常规用脱水剂和地塞米松治疗3~5天。对合并寰枢椎脱位者,维持颅骨牵引或枕颌牵引至伤口拆线后,更换头颈胸石膏或头颈胸支具离床活动。外固定维持3~4个月。无寰枢关节脱位者术后头颈部保持中立位,按时翻身。伤口拆线后用颈托保护1个月左右。患者常规术后复查三维CT。
总之,各种上颈椎手术有其一定适应证,多数寰枢椎损伤宜首选后路寰枢椎融合术;不能整复的寰枢关节脱位和枕寰关节不稳定宜采用枕骨颈椎融合术。保证手术成功的关键是:注意手术卧式及头颈稳定性,采用前石膏床或维持颅骨牵引,仔细处理寰椎后弓,直视下谨慎操作避免失手造成误伤,保证植骨块和受骨区紧密接触,合体的头颈胸石膏固定到术后4个月。寰枢椎的前路手术操作较难,危险性更大,且术后咽喉部水肿可致呼吸道梗阻,宜慎重对待。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。

















