(三)麻醉药及麻醉辅助用药
许多围术期用药能影响下呼吸道的功能。
1.全麻药 大多数麻醉药可抑制上呼吸道平滑肌的收缩,这利于气道高反应性患者的围术期管理。另一方面,气道平滑肌运动的正常节律有助于通气血流匹配,而其受抑制则可破坏围术期气体交换。
(1)挥发性麻醉药:挥发性麻醉药有很强的支气管扩张作用,可降低人和动物支气管对收缩刺激产生的反应,降低动物气道的阻力基线,降低人气道平滑肌运动的基本节律。挥发性麻醉药通过多种机制扩张支气管:抑制神经通路减少支气管收缩反射;较高浓度挥发性麻醉药抑制迷走神经通路中副交感神经节的传递,减少节后神经释放儿茶酚胺;抑制气道反射通路中的传入和中枢整合部分。
挥发性麻醉药也可直接松弛气管平滑肌,产生剂量依赖性支气管扩张作用。该作用主要通过影响细胞内钙浓度产生作用:抑制细胞内钙池的钙动员,减少气道平滑肌收缩起始阶段细胞内钙浓度的增高;抑制细胞外钙内流,降低气道平滑肌收缩阶段的细胞内钙浓度。除此以外,在细胞内钙浓度一定的情况下,挥发性麻醉药可减少收缩的平滑肌数目,静脉全麻药无此作用。挥发性麻醉药对气道平滑肌的上述作用与受体-G蛋白耦联受抑有关。
挥发性麻醉药支气管扩张作用中,神经介导或直接作用哪种更重要取决于支气管收缩的机制。例如置入气道设备引起的支气管收缩,抑制神经通路更重要;而炎性细胞释放递质引起支气管的收缩,如过敏反应或类过敏反应,挥发性麻醉药的直接作用更重要。
尽管多数挥发性麻醉药都有支气管扩张作用,但药物之间仍有差异。当浓度小于 1.2MAC时氟烷比异氟烷更能有效扩张组胺导致的气道收缩反应;而浓度增高时,二者效果相似。临床应用中,异氟烷和地氟烷比氟烷气道刺激性更明显,气道感受器受刺激后可引起咳嗽、呼吸暂停和喉痉挛,因此限制了两药用于吸入诱导麻醉。使用地氟烷后,气刺激道感受器可引起高血压和心动过速。七氟烷的气道刺激性最小,扩张支气管,更适于吸入麻醉诱导。
挥发性麻醉药还可抑制黏液纤毛功能,虽然吸入干燥气体也可造成这种抑制,但氟烷和其他麻醉药还能干扰气道上皮细胞的离子传递并直接抑制纤毛功能。挥发性麻醉药的以上作用可降低气道清除分泌物的能力,导致术后呼吸并发症的发生。
(2)静脉麻醉药:静脉麻醉药也可影响气道反应性。巴比妥类药物抑制动物气道反射的中枢神经系统和迷走运动神经通路中的副交感神经节,巴比妥类药物对平滑肌的直接作用差异很大,从松弛到对收缩不起作用。硫喷妥钠可通过血栓素A2剂量依赖性收缩豚鼠气管。氯胺酮可抑制气道反射的神经通路,直接松弛气道平滑肌,机制不明。氯胺酮能引起内源性儿茶酚胺释放而扩张支气管。丙泊酚能减弱气道反射,丙泊酚气管插管时呼吸道阻力小,例如丙泊酚麻醉下置入喉罩不会引起明显的气道反射,主要是通过直接的肌肉效应、抑制反射来松弛气道平滑肌。
2.神经肌肉阻滞剂 神经肌肉阻滞剂至少有三种特性能影响气道功能。
(1)包括筒箭毒碱、阿曲库铵和米库氯铵在内的一些药物能产生剂量依赖性组胺释放,收缩气道平滑肌。
(2)一些神经肌肉阻滞剂竞争性抑制毒蕈碱受体,影响气道运动。小剂量(<0.14mg/kg)泮库溴铵而非万可松可阻滞突触前M2毒蕈碱受体,突触前M2毒蕈碱受体兴奋可抑制节后副交感神经释放乙酰胆碱。虽然以上作用是否具有临床意义尚不明确,但可能导致使用瑞库溴铵(rapacuronium)后出现严重的支气管痉挛,使该药已逐渐退出临床。
(3)因为琥珀酰胆碱与乙酰胆碱结构很相似,能占据毒蕈碱受体、作用于胆碱酯酶而影响气道运动,可竞争血浆中的胆碱酯酶而增加气道对乙酰胆碱的敏感性。理论上讲,新斯的明和其他胆碱酯酶抑制剂引起的可逆性神经肌肉阻滞可能导致支气管痉挛。但新斯的明和抗胆碱药阿托品或格隆溴铵合用时并不明显改变气道传导比。
3. 阿片类药物 目前尚无证据提示气道高反应性患者限制使用这类药物。
4.苯二氮 类药物 气道神经存在神经递质γ-氨基丁酸(GABA)受体并调控神经传递。苯二氮
类药物 气道神经存在神经递质γ-氨基丁酸(GABA)受体并调控神经传递。苯二氮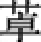 类药物能调控GABA介导的神经传递,直接松弛气道平滑肌及作用于控制气道平滑肌节律的神经中枢从而引起支气管扩张,缓解支气管收缩。
类药物能调控GABA介导的神经传递,直接松弛气道平滑肌及作用于控制气道平滑肌节律的神经中枢从而引起支气管扩张,缓解支气管收缩。
5.利多卡因 利多卡因静脉用药可拮抗气道高反应性,减弱抗原引起的支气管痉挛,在全麻诱导气管内插管时,气管内使用利多卡因作为辅助用药。
6.抗组胺药 围术期使用该类药物可作用于H2受体减少胃肠液分泌的量和酸度。肺内至少存在三种亚型的组胺受体。H1受体介导支气管收缩,特异性H1受体拮抗剂降低一些哮喘患者的气道反应性;H2受体拮抗剂能增加气道反应性,这种气道反应性增加最初认为是由于抑制气道神经传递的受体被阻滞所致,但目前认为神经传递由H3受体调控。临床上围术期使用该类药物并不引起支气管痉挛,所以适当情况下该类药物仍可用于哮喘
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。














